Listeria monocytogenes is een bacterie die voornamelijk via voedsel ziekte (listeriose) veroorzaakt. In Europa was de incidentie van gemelde listeriose gemiddeld 5,7 patiënten per miljoen personen, per land variërend van 0 tot 16,3 patiënten per miljoen personen. (1) Het sterftepercentage in Europa was 15% in 2014. Er bestaat in Nederland een laboratorium-surveillance voor L. monocytogenes sinds 2005 en sinds 2008 aangifteplicht. Daarnaast worden door de Nederlandse Voedsel en Waren Autoriteit (NVWA (Nederlandse Voedsel- en Warenautoriteit)) jaarlijks diverse soorten risicovolle voedingsmiddelen op L. monocytogenes onderzocht. In deze rapportage presenteren we de resultaten van 2015 van beide surveillances en vergelijken die met elkaar en met voorgaande jaren.
IB januari 2017
Auteurs: I.H.M. Friesema, S. Kuiling, M.E.O.C. Heck, E.G. Biesta-Peters, A. van der Ende, W. van Pelt
Infectieziekten Bulletin, jaargang 28, nummer 1, januari 2017
Methode
Volgens de Wet Publieke Gezondheid (Wpg (Wet Publieke Gezondheid)) (2008) is listeriose meldingsplichtig wanneer er L. monocytogenes is geïsoleerd uit feces, bloed of liquor of (in geval van een zwangerschap) uit lichaamsmateriaal van een foetus, doodgeboren kind, pasgeboren kind of de moeder. Medisch microbiologische laboratoria dienen elke positieve kweek van L. monocytogenes te melden aan de regionale GGD (Gemeentelijke Gezondheidsdienst). De GGD neemt vervolgens contact op met de patiënt of naasten van de patiënt en neemt een korte vragenlijst af over medische achtergrond, klinisch beloop en blootstelling aan mogelijke risicofactoren in de 30 dagen voor het begin van de klachten. Deze gegevens worden via de webapplicatie Osiris geregistreerd bij het RIVM.
De laboratoria worden verzocht om Listeria-isolaten van patiënten met meningitis of sepsis te sturen naar het Nederlands Referentielaboratorium voor Bacteriële Meningitis (NRBM (Nederlands Referentielaboratorium voor Bacteri?le Meningitis)) waar de isolaten getypeerd worden met serotypering. Er zijn meer dan 14 verschillende serotypes bekend voor L. monocytogenes. Vier serotypes, namelijk 1/2a, 1/2b, 1/2c en 4b, zijn verantwoordelijk voor >95% van alle humane infecties. Het verschil tussen klassieke serotypering (door het NRBM) en moleculaire serotypering (door de Nederlandse Voedsel- en Warenautoriteit (NVWA (Nederlandse Voedsel- en Warenautoriteit))) is dat moleculaire serotypering slechts 5 gedefinieerde moleculaire serogroepen onderscheidt: IIa (=1/2a en 3a), IIb (=1/2b, 3b en 7), IIc (=1/2c en 3c), IVa (=4a en 4c) en IVb (=4b, 4d en 4e). (2, 3) Desondanks geeft deze methode voldoende karakterisering en wordt deze veel gebruikt door verschillende laboratoria. De meest voorkomende serotypes 1/2a, 1/2b, 1/2c en 4b behoren tot een andere moleculaire serogroep en zijn dus van elkaar te onderscheiden.
Na serotypering stuurt het NRBM de stammen door naar het RIVM waar de isolaten getypeerd worden met behulp van pulsed-field gelelectroforese (PFGE (pulsed-field gel electroforese). (4) Op basis van beide typeringen wordt gezocht naar clusters. Clusteranalyse van de bandenpatronen wordt uitgevoerd met het softwarepakket BioNumerics® (Applied Maths, Sint-Martens-Laten, België) om mogelijk epidemiologisch gerelateerde patiënten te identificeren:
- Isolaten met minimaal 85% overeenkomstige fragmenten bij gebruik van het restrictie-enzym Asc-I, worden ingedeeld in dezelfde Asc-I-groep en bij 100% identieke fragmenten krijgen deze isolaten ook hetzelfde Asc-I type;
- Verder worden isolaten met tenminste 95% overeenkomstige fragmenten bij gebruik van het restrictie-enzym Apa-I, in hetzelfde Apa-I-cluster ingedeeld;
- Isolaten met hetzelfde Asc-I-type en/of in hetzelfde Apa-I cluster worden beschouwd als nauw verwante stammen;
- Isolaten die alleen in dezelfde Asc-I-groep zitten kunnen worden beschouwd als mogelijk verwante stammen.
De NVWA onderzoekt jaarlijks diverse risicovolle voedingsmiddelen op aanwezigheid van L. monocytogenes in het kader van haar toezichtstaak waaronder ook het brononderzoek naar aanleiding van meldingen van voedselinfecties valt. Het L. monocytogenes-surveillanceonderzoek van de NVWA richt zich vooral op kant-en-klare producten. Volgens Verordening (EG (Europese Gemeenschap)) nr. 2073/2005 mogen er in kant-en-klare producten die in de handel zijn gebracht niet meer dan 100 kolonievormende eenheden (kve (kolonievormende eenheden)) L. monocytogenes per gram voorkomen gedurende de houdbaarheidstermijn. Kant-en-klare zuigelingenvoeding en kant-en-klare dieetproducten voor medisch gebruik mogen geen L. monocytogenes bevatten (afwezigheid in 25 g). De door de NVWA onderzochte monsters worden kwalitatief (detectie in 25 g) en/of kwantitatief (telling met detectielimiet 10 kve/g) onderzocht op aanwezigheid van L. monocytogenes (ISO (International Organization of Standardization) 11290-1 en -2). Bij een afwijking van de norm zal de NVWA de verkoper en/of de producent op de hoogte brengen en maatregelen nemen. De voedselisolaten worden met PCR (polymerase chain reaction) getypeerd en met behulp van PFGE vergeleken met de patiëntisolaten om bronnen en patiënten aan elkaar te kunnen koppelen. Daarnaast worden de voedselisolaten ook onderling met elkaar vergeleken.
Resultaten
Aantal gemelde listeriosepatiënten en klinisch beeld
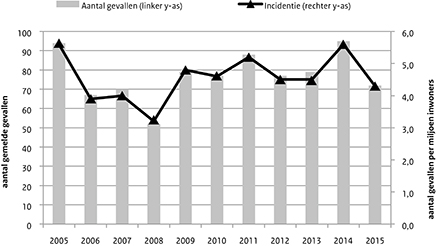
In 2015 werden 72 patiënten gemeld met een infectie met L. monocytogenes. Dit komt overeen met een incidentie van 4,3 patiënten per miljoen inwoners (Figuur 1). In Osiris werden 68 patiënten gemeld (van 43 patiënten werd ook een isolaat naar het NRBM gestuurd) en van 4 patiënten werd alleen een isolaat ingestuurd. De mediane leeftijd van alle patiënten was 71 jaar (19-94 jaar) en 50% van de patiënten was man. Achtendertig patiënten (56%) hadden een sepsis en/of meningitis. Sepsis (n=25, 37%) kwam het meest voor, gevolgd door meningitis (n=17, 25%). Maagdarminfectie, longontsteking en endocarditis werden bij respectievelijk 16 (24%), 5 (7%) en 1 (1%) patiënt(en) gemeld. Van 68 patiënten van wie het beloop van de infectie bekend was, overleden 15 patiënten (22%); de mediane leeftijd was 80 jaar (55-93 jaar). Elf van deze 15 patiënten (73%) hadden een sepsis en/of meningitis. Drie patiënten (4%) waren zwanger; uiteindelijke was 1 kindje besmet en werd dood geboren, 1 kindje was ook besmet en kreeg een sepsis na de geboorte en het derde kindje bleek niet besmet na de geboorte.
Figuur 1 Aantal patiënten met een L. monocytogenes-infectie met bijbehorende incidentie, 2005-2015.
Gegevens over risicofactoren
Bijna driekwart van de patiënten (72%) gebruikte maagzuurremmers, bij 3 van hen was geen sprake van verder (ernstig) onderliggend lijden. Het gebruik van maagzuurremmers was hoger dan in de voorgaande jaren (2006-2010: 11-31%; 2011-2014: 40-57%). Het aantal patiënten (45%) dat immunosuppressiva gebruikte, daalde iets ten opzichte van 2011-2014 (51-62%), maar is vergelijkbaar met 2006-2010 (39-46%). Kanker (34%; 2006-2014: 25-38%) was opnieuw de meest voorkomende onderliggende ziekte, gevolgd door hart- en vaatziekten (24%; 2006-2014: 19-39%) en diabetes (21%; 2006-2014: 10-29%). De overige onderliggende ziekten kwamen onder 15% of minder van de patiënten voor. Bij 4 patiënten in de leeftijd 50-87 jaar was geen sprake van onderliggend lijden en zij gebruikten geen immunosuppressiva of maagzuurremmers.
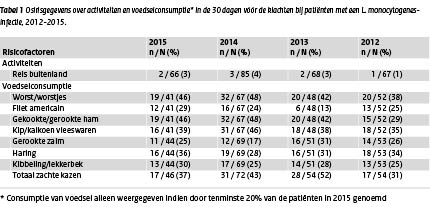
In juli 2015 werden aan de vragenlijst voor de patiënt over voedselproducten sushi, tahin en tofoe toegevoegd als mogelijke bronnen van besmetting. 7% (2/27) van de patiënten had sushi gegeten en 22 personen werden gevraagd naar de consumptie van tahin en tofoe; zij hadden dit niet gegeten. De 5 meest genoemde voedselproducten waren worst (46%), gekookte ham (46%), kip-/kalkoenvleeswaren (39%), zachte kazen (37%) en haring (36%) (tabel 1).
Onderzoek levensmiddelen
De NVWA onderzocht circa 2.400 partijen levensmiddelen op de aanwezigheid van L. monocytogenes. In 47 partijen werd Listeria aangetoond in 25 gram. Evenals in 2014 was ongeveer de helft van alle monsters afkomstig van partijen vis uit de detailhandel. Geen van deze partijen kwamen boven de norm van 100 kve/gram. Bij voedselproducten uit de winkel werd L. monocytogenes aangetroffen in 6 partijen vlees (2% van de onderzochte partijen), 2 partijen groente (1% van de onderzochte partijen) en 3 partijen tapas (1% van de onderzochte partijen), waarvan 1 partij tapas boven de norm van 100 kve/gram. In 33 partijen vleesvervangers werd 1 keer L. monocytogenes aangetoond en in 8 partijen tofoe, hummus en tahin werd L. monocytogenes aangetoond. In de ongeveer 20 partijen kiemgroente die werden onderzocht, werd geen L. monocytogenes aangetoond.
Tabel 1 Osirisgegevens over activiteiten en voedselconsumptie* in de 30 dagen vóór de klachten bij patiënten met een L. monocytogenes-infectie, 2012-2015.
Serotypering van patiënt- en voedselisolaten
Het NRBM ontving isolaten van 47 patiënten voor bevestiging en serotypering. De isolaten waren afkomstig uit bloed (85%), liquor (4%) en bloed en liquor (11%). De meeste patiënten bleken geïnfecteerd te zijn met L. monocytogenes-serotype 1/2a (45%) of 4b (40%). De overige serotypen die gevonden werden, waren 1/2b (11%), 1/2c (2%) en 3c (2%). Evenals in 2006 werd serotype 1/2a in 2015 meer gevonden dan serotype 4b, terwijl in de overige jaren serotype 4b altijd het meest gevonden serotype bij listeriosepatiënten was (Figuur 2).
Door de NVWA werden 47 isolaten verkregen uit unieke (partijen van) monsters. Het ging hierbij 27 keer om vis (57%) (19 zalm, 7 haring, 1 forel), 2 keer groente (4%) (spinazie en fijn gesneden prei), 6 keer vlees (13%), 3 keer tapas (6%), 2 keer tahin (4%), 2 keer tofoe (4%), 4 keer hummus (9%) en 1 keer vleesvervangers (2%). Op basis van moleculaire serotypering konden de 47 isolaten worden ingedeeld in verschillende serogroepen: 34 stammen hadden serotype IIa (72%), 4 stammen serotype IIb (9%), 7 stammen serotype IVb (15%) en 2 stammen serotype IIc (4%). Hiermee is serotype IIa het meest voorkomende serotype in het onderzochte voedsel. De percentages van de verschillende serotypes verschilden nauwelijks van de percentages gevonden in 2014. Van de isolaten uit vis hadden 24 monsters serotype IIa (89%), 1 isolaat serotype IIb (4%) en 2 isolaten serotype IVb (7%). In de positieve vleesmonsters werd 5 keer type IIa aangetoond en 1 keer type IIc. In tofoe werden serotypes IVb en IIb aangetroffen, in hummus, IIc, IIa en 2 keer IVb en in tahin 2keer IIa. In de 3 positieve tapasmonsters werden 3 verschillende serotypes aangetoond; IIa, IIb en IVb.
Figuur 2 Serotypering van de humane isolaten, 2005-2015.
Clusteranalyse
Van 47 patiëntisolaten was er een PFGE-patroon beschikbaar. Er werden 7 patiëntclusters geïdentificeerd met in totaal 17 patiënten (5 clusters van 2 patiënten, 1 cluster van 3 en 1 cluster van 4 patiënten). Vijf van deze 7 PFGE-patronen waren sinds 2009 bij ten minste 1 patiënt gedetecteerd. Bij 6 patiëntclusters was geen sprake van clustering in regio en tijd (minimaal 4 weken tussen de eerste ziektedagen). Bij het cluster van 4 patiënten hadden 2 patiënten dezelfde eerste ziektedag. Een van deze 2 patiënten was regiogeclusterd met 1 van de andere 2 patiënten. Slechts van 2 patiënten waren gegevens over risicofactoren bekend en die leverden geen aanwijzing voor een gezamenlijke bron. Uit de PFGE-patronen verkregen uit de 47 voedselisolaten, konden 10 clusters waargenomen worden, waarvan 5 nauw verwant en 5 mogelijk verwant. Voor de nauw verwante clusters ging het om 1 cluster van 5 stammen in zalm die afkomstig waren uit dezelfde fabriek (bemonsterd door het jaar en uit verschillende winkels) en 4 clusters van 2 stammen. De 4 clusters van 2 stammen werden gevonden in:
- hummus, op verschillende manieren bereid maar waarschijnlijk wel afkomstig van dezelfde partij kikkererwten omdat de productiedatum nagenoeg gelijk is.
- metworst, met 4 maanden tussen de bemonstering van de worst.
- zalm, 2 isolaten afkomstig van dezelfde producent.
- haring, 2 isolaten afkomstig van dezelfde producent.
Bij de zalm en haring zaten er respectievelijk 2 en 1 maanden tussen de bemonstering van de producten. De mogelijk verwante isolaten kwamen uit 1 cluster van 5 isolaten, 2 clusters van 4 isolaten en 2 clusters van 2 isolaten. Het cluster van 5 isolaten kwam uit zalm van verschillende producenten. De 2 clusters van 4 isolaten kwamen uit zalm, haring en hummus en uit zalm, forel en 2 keer haring. Hier was geen link met herkomst/producent en het lijkt onterecht dat deze stammen dus als nauw verwant worden geclassificeerd. Eén van de 47 PFGE-patronen in de voedselisolaten werd ook gezien in 1 patiëntenisolaat. Het was een monster van fijn gesneden prei, dat positief testte in mei. Van de patiënt, die in oktober ziek was geworden, was niet bekend wat hij had gegeten, alleen dat hij vermoedelijk besmet raakte in Spanje waar hij het grootste deel van het jaar woonde.
Discussie
Na de invoering van de meldingsplicht eind 2008 lag de incidentie van gerapporteerde listeriose tussen 4,5 en 5,6 patiënten per miljoen inwoners. In 2015 lag deze incidentie met 4,3 patiënten per miljoen lager, maar nog wel hoger dan in de periode 2006-2008 voor de meldingsplicht (3,2-4,0). Het sterftepercentage lag in 2015 (22%) hoger dan in 2011-2014 (5-12%), maar is vergelijkbaar met 2010 (20%). Het aantal zwangere vrouwen onder de patiënten was voor de derde jaar op rij op 3. Naast de meldingsplicht worden de beschikbare Listeria-stammen voor typering naar het NRBM en RIVM gestuurd. Het percentage stammen dat niet vergezeld ging van een officiële melding was voor het derde jaar met 6% stabiel (2015: 4/72; 2014: 6/95; 2013: 5/79).
Met behulp van de surveillance en de meldingsplicht kunnen trends in incidentie, patiëntkenmerken en risicofactoren gevolgd worden en eventuele uitbraken gedetecteerd worden.
Het identificeren van risicovolle producten met surveillance of patiëntcontroleonderzoek is lastig, onder andere omdat Listeria in veel producten aanwezig kan zijn en de besmettingsgraad van producten sterk kan wisselen. Risicovolle producten kunnen worden geïdentificeerd met een clusteranalyse. (5) In 2015 werd, met behulp van PFGE, een aantal kleine clusters van maximaal 4 patiënten gedetecteerd. Daarnaast werd eenPFGE-clustering tussen 1 patiënt- en 1 voedselisolaat gezien. hierbij was het voedselisolaat in mei onderzocht en de patiënt was in oktober ziek geworden. Sinds 2006 zijn elk jaar de resultaten van patiëntisolaten vergeleken met de voedselisolaten in datzelfde jaar. Er is een attributiestudie gestart waarin deze resultaten zullen worden vergeleken en een patiëntcontroleonderzoek zal worden uitgevoerd.
Een andere manier om meer inzicht te krijgen is het gebruik van whole genome sequencing (WGS (whole genome sequencing)). Deze methode wordt in andere landen al gebruikt. (6, 7) In Australië zijn de huidige microbiologische methoden (PFGE, MLVA (Multi-Locus Variable number of tandem repeat Analysis), MLST (multilocus sequence typing)) vergeleken met WGS, waarbij de conclusie was dat WGS geschikt is om near real time te gebruiken in de surveillance. (8) Op deze wijze kunnen uitbraken snel gedetecteerd worden en clusters onderscheiden wat met PFGE, MLVA en MLST niet mogelijk zou zijn. WGS is daarmee in opkomst en zal langzaamaan de huidige methoden gaan vervangen. Ook binnen het RIVM loopt een pilot om mogelijk over te stappen van PFGE naar core-genome WGS. Zowel attributiestudies als het gebruik van WGS kunnen ingezet worden voor verder onderzoek naar de bronnen van Listeria monocytogenes-infecties.
Auteurs
I.H.M. Friesema1, S. Kuiling1, M.E.O.C. Heck1, E.G. Biesta-Peters2, A. van der Ende3, W. van Pelt1
1. Centrum Infectieziektebestrijding, Epidemiologie en Surveillance, Rijksinstituut voor Volksgezondheid en Milieu
2. Divisie Consument en Veiligheid, Laboratorium Voeder en Voedsel Veiligheid, Nederlandse Voedsel en Waren Autoriteit
3. Nederlands Referentielaboratorium voor Bacteriële Meningitis , Academisch Medisch Centrum Amsterdam
Correspondentie
Wij bedanken alle GGD’en en medisch microbiologische laboratoria hartelijk voor hun medewerking bij het verzamelen van de patiëntengegevens en het insturen van isolaten. Ook bedanken we alle patiënten voor hun medewerking bij het beantwoorden van de vragen. Ook bedanken we de medewerkers van het RIVM (vooral Henny Maas) voor hun werk aan de isolatie en typering van Listeria monocytogenes, de medewerkers van het laboratorium Voeder- en Voedselveiligheid van de NVWA voor het onderzoeken van de monsters en Ingeborg van der A-Zuurveen, Caroliene van Heerwaarden, Ans Zwartkruis-Nahuis en Elke Tiggeloven, eveneens van de NVWA, voor het serotyperen van de isolaten en het uitvoeren en analyseren van de PFGE-patronen.
- Listeriosis - Confirmed cases - Notification rate. ECDC (European Centre for Disease Prevention and Control), Stockholm, 2014.
- Doumith M, Buchrieser C, Glaser P, Jacquet C, Martin P. Differentiation of the major Listeria monocytogenes serovars by multiplex PCR (polymerase chain reaction). J Clin Microbiol 2004; 42: 3819-22.
- Kerouanton A, Marault M, Petit L, Grout J, Dao TT, Brisabois A. Evaluation of a multiplex PCR assay as an alternative method for Listeria monocytogenes serotyping. J Microbiol Methods 2010; 80: 134-7.
- Pulsenet International. Standard operating procedure for Pulsenet PFGE (pulsed-field gel electroforese) of Listeria Monocytogenes. 2013. (http://www.pulsenetinternational.org/assets/PulseNet/uploads/pfge/PNL04_ListeriaPFGEProtocol.pdf). (Accessed 16 maart 2016).
- Dalton CB, Merritt TD, Unicomb LE, et al. A national case-control study of risk factors for listeriosis in Australia. Epidemiol Infect 2011; 139: 437-45.
- Schmid D, Allerberger F, Huhulescu S, et al. Whole genome sequencing as a tool to investigate a cluster of seven cases of listeriosis in Austria and Germany, 2011-2013. Clin Microbiol Infect 2014; 20: 431-6.
- Jensen AK, Nielsen EM, Bjorkman JT, et al. Whole-genome sequencing used to investigate a nationwide outbreak of listeriosis caused by ready-to-eat delicatessen meat, Denmark, 2014. Clin Infect Dis 2016; 63: 64-70.
- Kwong JC, Mercoulia K, Tomita T, et al. Prospective whole genome sequencing enhances national surveillance of Listeria monocytogenes. J Clin Microbiol 2015; 54: 333-42.