Overzicht van bijzondere meldingen, clusters en epidemieën van infectieziekten in binnen- en buitenland tot en met 18 oktober 2017
ib november 2017
Auteur: S. Mooij
Infectieziekten Bulletin, jaargang 28, nummer 9, november 2017
Binnenlandse signalen
Toename meningo-kokkenziekte serogroep W sinds oktober 2015
Van oktober 2015 tot en met augustus 2017 werden 111 patiënten met meningokokkenziekte serogroep W gerapporteerd, waarvan 9 in 2015, 50 in 2016 en 56 in 2017 (tot en met augustus). Vóór 2015 waren er gemiddeld 4 patiënten per jaar met meningokokkenziekte serogroep W. De incidentie is toegenomen van 0,03 per 100.000 personen per jaar vóór 2015 naar 0,49 per 100.000 personen in 2017 (Figuur 1). De incidentie is momenteel het hoogst bij mensen van 65 jaar of ouder (0,64 per 100.000; n=38 sinds oktober 2015), gevolgd door 15-24-jarigen (0,58 per 100.000; n=23 sinds oktober 2015) en kinderen jonger dan 5 jaar (0,48 per 100.000; n=8 sinds oktober 2015). De ziekte komt verspreid in Nederland voor, zonder dat er sprake is van geografische clustering of familieclusters. Sinds oktober 2015 zijn er 12 patiënten overleden aan meningokokkenziekte serogroep W. De minister van Volksgezondheid, Welzijn en Sport (VWS (Ministerie van Volksgezondheid, Welzijn en Sport)) heeft onlangs op advies van het deskundigenberaad Meningokokken W besloten om de vaccinatie tegen meningokokken aan te passen. In de loop van 2018 krijgen kinderen van 14 maanden binnen het Rijksvaccinatieprogramma (RVP (Rijksvaccinatie programma)) meningokokken ACWY-vaccinatie aangeboden. Ook zullen jongeren in de onderbouw van het voortgezet onderwijs meningokokken ACWY-vaccinatie aangeboden krijgen. Meningokokkendragerschap komt vooral voor bij jongeren. Vaccinatie van deze groep zal naar verwachting ook de circulatie van meningokokken W in andere leeftijdsgroepen verminderen. (Bronnen: Inf@ct, RIVM)
Figuur 1. Incidentie per 100.000 personen van meningokokkenziekte serogroep W van 2004 tot 2017 (*t/m augustus)
Advies rotavirusvaccinatie uitgebracht door de Gezondheidsraad
De Gezondheidsraad (GR (groepsrisico)) heeft advies uitgebracht over vaccinatie tegen rotavirus. De GR adviseert in ieder geval kinderen met risicofactoren (vroeggeboorte, een laag geboorte-gewicht en/of een congenitale afwijking) te vaccineren, omdat zij een verhoogde kans hebben op een relatief ernstig verloop van een rotavirusinfectie. De GR staat ook positief tegenover vaccinatie van alle kinderen via het RVP; dit levert nog meer gezondheidswinst op (deels via groepsimmuniteit door indirecte bescherming van kinderen onder de 2 maanden, die nog te jong zijn om volledig te vaccineren), maar is niet kosteneffectief bij de huidige vaccinprijzen. Een door het rotavirus veroorzaakte gastro-enteritis komt veel voor in de wintermaanden, vooral bij kinderen tussen de 6 maanden en 2 jaar. De ziekte gaat gepaard met koorts, braken en hevige, waterdunne diarree. In 2014 en 2016 liet het rotavirusseizoen een afwijkend epidemisch patroon zien: de intensiteit was afgenomen en de piek lag in april/mei, in plaats van zoals gebruikelijk in februari/maart (Figuur 2). De mogelijke oorzaken van deze 2 laagendemische jaren zijn niet bekend. Gemiddeld worden in Nederland jaarlijks ongeveer 3.500 kinderen opgenomen in het ziekenhuis en op basis van schattingen overlijden 5-7 kinderen ten gevolge van een rotavirusinfectie. Er zijn 2 orale vaccins beschikbaar tegen rotavirus. Ongeveer de helft van de Europese landen heeft rotavirusvaccinatie opgenomen in hun nationale vaccinatieprogramma. Beide vaccins zijn effectief: onderzoek laat een afname zien in Europa van 78% tot 92.8% van het aantal patienten met een door laboratoriumonderzoek bevestigde rotavirusinfectie. In Belgie, Duitsland en Engeland is de vaccinatie-graad hoog. (Bronnen: Zorginstituut en Gezondheidsraad, RIVM rapport "Rotavirus in the Netherlands", Karafillakis E. et al. Vaccine, 2015)
Figuur 2. Aantal rotavirusmeldingen in de Virologische Weekstaten, de laboratoriumsurveillance van het RIVM. (2012-week 38, 2017)
Begin van rhinovirusseizoen in de Virologische Weekstaten
In de Virologische Weekstaten is vanaf week 34 sprake van een toename van het aantal gemelde positieve uitslagen van rhinovirus (Figuur 3). De toename is dit jaar 2 tot 3 weken eerder ten opzichte van voorgaande jaren. Ook in de surveillance van de Peilstations participerend in NIVEL (Nederlands instituut voor onderzoek van de gezondheidszorg) Zorgregistraties eerste lijn werd in week 39 veel rhinovirus aangetoond in de monsters die werden afgenomen bij patiënten met een influenza-achtig ziektebeeld (5 van de 9 afgenomen monsters, 56%) of met een acute respiratoire infectie (6 van de 15 afgenomen monsters, 40%). Rhinovirus is een picornavirus dat milde (onder andere verkoudheid) tot ernstige respiratoire klachten veroorzaakt. (Bronnen: RIVM, NIVEL)
Figuur 3. Aantal rhinovirusmeldingen per week, Nederland, 2013 t/m heden (3-weekslopend gemiddelde). (Bron: Virologische Weekstaten)
Buitenlandse signalen
Chikungunya-uitbraken in Italië en Frankrijk
In Italië en Frankrijk zijn uitbraken van chikungunya gaande. Op 4 oktober waren er in Italië 239 patiënten gemeld met chikungunya in Lazio (146 bevestigd en 93 waarschijnlijk), 55 van wie 6 bevestigd en autochtoon in Calabria, en een aantal patiënten in andere regio’s van Italië (Emilia-Romagna en Marche) en landen (Frankrijk en Duitsland) met een epidemiologische link met Anzio, Rome of Guardavalle Marina (Figuur 4). In Frankrijk, in het departement de Var, waren er op 3 oktober 17 patiënten gemeld met chikungunya, verdeeld over 2 clusters: 11 in Cannet-des-Maures (8 bevestigd, 2 waarschijnlijk, 1 vermoedelijk) met eerste ziektedag tussen 28 juli en 30 augustus, en 6 patiënten in Taradeau (5 bevestigd en 1 waarschijnlijk) met eerste ziektedag tussen 26 augustus en 9 september. Deze plaatsen liggen 10 km (kilometer) van elkaar en de clusters worden beschouwd als epidemiologisch gelinkd. Uitbraakonderzoek en muggenbestrijdingsmaatregelen zijn in de getroffen gebieden geïntensiveerd. De uitbraken in Italië en Frankrijk zijn niet aan elkaar gerelateerd omdat het om 2 genetisch verschillende virusstammen gaat met verschillende geografische herkomst. (Bronnen: ECDC RRA Italië, Regioni.it, ECDC RRA Frankrijk, Promed, ECDC-RRA)
Figuur 4. Kaart met regio’s in Italië die autochtone chikungunyabesmettingen gemeld hebben in 2017. (bron ECDC (European Centre for Disease Prevention and Control))
Westnijlvirus in Europe in 2017
Sinds het begin van het 2017 transmissieseizoen voor westnijlvirus (WNV (West Nile virus)) in Europa tot 5 oktober rapporteerden de EU (Europese Unie)-lidstaten en naburige landen in totaal 240 bevestigde humane infecties met WNV: Roemenië 54, Italië 53, Servië 45, Griekenland 48, Hongarije 19, Israël 17 en Oostenrijk 4. In totaal waren er 16 doden: 8 in Roemenië, 5 in Griekenland, en elk 1 in Hongarije, Italië en Servië. In totaal werden er 92 besmettingen met WNV bij paardachtigen gemeld: 73 in Italië, 12 in Griekenland, 3 in Hongarije, 2 in Oostenrijk, 1 in Spanje en 1 in Portugal. De huidige epidemiologische situatie is in lijn met observaties van seizoenstransmissie van WNV van eerdere jaren. (Bronnen: ECDC, OIE (World Organisation for Animal Health), ProMed (Program for Monitoring Emerging Diseases))
Uitbraak van hepatitis A onder MSM (mannen die seks hebben met mannen) in Europa
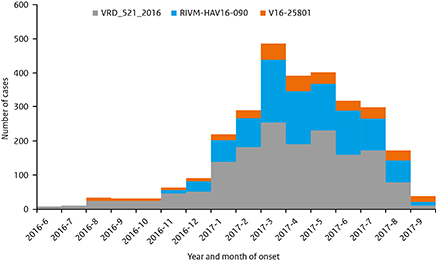
De hepatitis A-uitbraak in Europa onder mannen die seks hebben met mannen (MSM) is nog gaande. Tussen 1 juni 2016 en 27 september 2017 zijn er in deze uitbraak, door 20 EU-lidstaten, 2.873 patiënten met een laboratoriumbevestigde besmetting gemeld. Zij zijn besmet met 1 van de 3 hepatitis A-genotype IA-stammen die momenteel circuleren onder MSM (Figuur 5). De overgrote meerderheid bestaat uit mannen (man/vrouw ratio 9.3), waarvan 76% (met informatie beschikbaar) MSM. Het hoogste aantal patiënten werd gerapporteerd in maart 2017. Vanwege vertraging door onder andere de typering is de verwachting dat het aantal patiënten verder toeneemt, met name in Spanje en Duitsland. In totaal, dus afgezien van typeringsresultaten, werden in 2017 t/m augustus door 19 EU-lidstaten 11.212 patiënten gemeld met een laboratoriumbevestigde hepatitis A (met een gemiddelde man/vrouw ratio van 4.3); dit is een 4-voudige toename ten opzichte van dezelfde periode in 2012 t/m 2015. In Nederland werden in 2017 tot en met september ruim 280 patiënten gediagnosticeerd (82% man), versus 53 patiënten in dezelfde periode in 2016 (49% man). (Bronnen: ECDC, RIVM-Osiris)
Figuur 5. Aantal patiënten in Europa met laboratoriumbevestigde hepatitis A, die behoren tot de uitbraak, per maand en genetische sequentie, 1 juni 2016 - 27 september 2017. (Bron: ECDC)
Pest op Madagaskar
Op Madagaskar is een uitbraak van pest gaande. Hoewel pest in Madagaskar endemisch is, begon deze uitbraak eerder in het seizoen dan gebruikelijk, treft het ook non-endemische gebieden waaronder steden (Antananarivo, Toamasina en Faratsiho) en zijn het veel gevallen van longpest, de meest besmettelijke en dodelijke vorm. De uitbraak begon na het overlijden van een 31-jarige man uit het district Ankazobe in de centrale hooglanden. Het aantal gevallen van pest in Madagaskar in de afgelopen 2 maanden (n=1297) is groter dan het wereldwijde totaal aan gevallen van 2014 (n=622) en 2015 (n=320) bij elkaar. In 65% (846) van de gevallen betreft het longpest, maar de case fatality rate is met 7.9% laag. De World Health Organization (WHO (World Health Organization)) schat het risico voor reizigers en het risico op internationale verspreiding in als laag. Het LCR (Landelijk Coördinatiecentrum Reizigersadvisering) volgt het WHO-advies: aan reizigers naar Madagaskar wordt geadviseerd om drukbezochte plekken, contact met zieke personen en contact met dode dieren te vermijden. De ziekte is goed te behandelen, dus is het van belang om bij het ontstaan van koorts, pijnlijke builen of kortademigheid met hoesten, snel een arts te raadplegen. Het geven van postexpositieprofylaxe wordt alleen aangeraden aan reizigers die in contact zijn geweest met patiënten met pest, zoals zorgpersoneel, of na contact met een geïnfecteerd dier. Het toepassen van antimuggenmaatregelen, zoals smeren met DEET (diethyltoluamide), helpt ook tegen vlooienbeten (Bronnen: WHO, Promed, LCR)
Cholera in Jemen
Eerder meldden we een zeer grote uitbraak van cholera in Jemen. De uitbraak, die oktober 2016 in de hoofdstad Sana’a begon, is nog steeds gaande en neemt enorme proporties aan. Het aantal patiënten neemt verder toe: tussen 27 april en 24 september 2017 werden in totaal 738.212 vermoedelijke patiënten gemeld, waarvan 2.117 zijn overleden (case fatality rate 0.29%). Van de patiënten is 26% onder de 5 jaar; 56% is onder de 18 jaar. De zwaarst getroffen gebieden zijn Amran, Al Mahwit, Al Dhale’e, Abyan en Hajjah. In totaal zijn 12.864 sneltesten ingezet en 1.624 kweken uitgevoerd. Door de burgeroorlog zijn veel medische voorzieningen gesloten. De WHO en andere organisaties treffen maatregelen, zoals het opzetten van behandelcentra en vaccinatiecampagnes. (Bronnen: Promed, WHO)
Auteur
S. Mooij, Centrum Infectieziektebestrijding, RIVM, Bilthoven