R.P.M. Koene, M.F. Lohuis , J. Terpstra , R. Wessel De (Gemeentelijke Gezondheidsdienst) heeft een regiefunctie bij de begeleiding van de hepatitis B-patiënten en hun gezinsleden en doet bron- en contactonderzoek. De huisarts verwijst zijn patiënt, nadat chronische hepatitis B is vastgesteld, naar de specialist en voert vervolgens screening en vaccinatie uit. De effectiviteit van zowel het screenings- en vaccinatiebeleid door de huisarts, alsook van het doorverwijzen is onbekend. Met een interventieonderzoek is nagegaan of de GGD effectiever is dan de huisarts in het screenen en vaccineren van contacten van een hepatitis B-patiënt en het doorverwijzen van hepatitis B-patiënten naar de specialist.
Per jaar worden in Nederland ongeveer 1800 nieuwe hepatitis
B-infecties gemeld in het kader van Wet publieke gezondheid. (1,2)
Patiënten met een chronisch actieve hepatitis B-infectie moeten
worden verwezen naar een maag-darm-leverarts
(MDL-arts). Contacten komen in aanmerking voor
screeningsonderzoek en eventueel vaccinatie. In de praktijk voeren
huisartsen vaak het screeningsonderzoek uit, vaccineren zo nodig
contacten van patiënten, en verwijzen chronische hepatitis
B-patiënten naar de specialist. De effectiviteit van zowel het
screenings- en vaccinatiebeleid door de huisarts, evenals de
effectiviteit van het door-
verwijzen is onbekend.
Screening en vaccinatie
In de praktijk worden niet alle gezinscontacten gescreend en, als zij onbeschermd zijn, gevaccineerd. Dit komt onder andere omdat patiënten te maken krijgen met diverse hulpverleners (huisarts, doktersassistent, (Gemeentelijke Gezondheidsdienst), specialist) en er verschillende overdrachts-momenten zijn. Als deskundige op het gebied van bron- en contactonderzoek is de GGD bij uitstek geschikt om hier de regietaak op zich te nemen.
Verwijzing naar specialist
Van de nieuwe aan de GGD gemelde hepatitis B-patiënten heeft ongeveer 80% een chronische infectie. (2) Een deel van deze patiënten, degenen met een chronisch actieve hepatitis B-infectie (positieve (hepatitis B-e-antigeen) of verhoogde (alanineaminotransferase)), komt in aanmerking voor verwijzing naar een specialist voor verdere evaluatie en eventueel behandeling. (3) Behandeling van chronisch actieve hepatitis B is in 90% van de gevallen mogelijk en leidt tot een sterke reductie of zelfs verdwijnen van het virus, verbetering van de conditie van de lever en een gunstiger prognose voor de patiënt. Echter, niet alle chronische patiënten die voor verwijzing in aanmerking komen, worden doorgestuurd door huisartsen.(3)
Om de effectiviteit van verwijzing van chronische hepatitis
B-patiënten te verbeteren, ontwikkelde GGD Rotterdam met het
(Erasmus University Medical Center) afdeling
(De Nederlandse Vereniging van Maag-Darm-Leverartsen) een richtlijn voor de
GGD voor het verwijzen van chronische hepatitis
B-patiënten naar de specialist. Volgens deze richtlijn moet de
GGD een patiënt met een verhoogd risico op
complicaties - bij een positieve HBeAg of verhoogde
ALAT - direct doorsturen naar de specialist
(MDL-arts of infectioloog). Patiënten zonder een
verhoogd risico krijgen het advies zich jaarlijks te laten
controleren bij de huisarts op (hepatitis B surface antigeen) en ALAT. (4,5) (Figuur 1). In
deze procedure is er geen rol voor de huisarts als ‘schakel in de
keten’.
Figuur 1 Criteria om patiënten met chronische hepatitis B door te verwijzen naar een specialist: HBeAg- hepatitis B-e-antigeen. Bron: Mostert et.al. (3))
Uit evaluatieonderzoek bleek dat deze verwijsrichtlijn effectief is. Na invoering van de verwijsrichtlijn kwam 57% van de patiënten die voor specialistische evaluatie in aanmerking kwamen bij de specialist, ten opzichte van 39% vóór invoering. (6)
Onderzoek
De effectiviteit van het screenen en vaccineren van contacten door de GGD in vergelijking met de huisarts is, behalve in regio Rotterdam, niet eerder structureel bestudeerd. De samenstelling van de bevolking in een niet-grootstedelijke regio verschilt van die in Rotterdam (minder allochtonen), de bevolkingsdichtheid is kleiner en de afstand tot de GGD groter.
Met dit interventieonderzoek is nagegaan of de GGD in een niet-grootstedelijke omgeving, in vergelijking met de huisarts, effectiever is in het screenen en vaccineren van contacten van hepatitis B-patiënten, en het doorverwijzen van hepatitis B-patiënten naar de specialist. De interventie bestond uit het toepassen van de richtlijn voor verwijzing van chronische hepatitis B- patiënten naar de specialist (verwijsrichtlijn Korte keten) en het intensiveren van screening en vaccinatie van contacten.
Methode
Onderzoeksopzet
Het interventieonderzoek bestond uit 2 onderdelen:
- onderzoek naar de effectiviteit van toepassing van de verwijsrichtlijn door GGD’en in vergelijking met verwijzing door de huisarts;
- onderzoek naar de effectiviteit van contactscreening en naar de effectiviteit van vaccinatie van contacten van hepatitis B-patiënten of het toezien daarop door de GGD versus de huisarts.
Bij zowel onderdeel 1 als 2 werd een vergelijking gemaakt van uitkomstmaten voor en na de interventie.
De GGD maakte afspraken met MDL-artsen over directe verwijzing door de GGD van patiënten met positieve HBeAg en/of verhoogde ALAT (interventie). Als de ALAT onbekend was, verzocht de GGD die alsnog te laten bepalen of bepaalde de GGD die zelf. Het intensiveren van screening en vaccinatie van contacten hield in dat de GGD dat zelf deed, tenzij was afgesproken – in geval van GGD IJsselland – dat de huisarts zou vaccineren. In dat geval belde de GGD de huisarts na om na te gaan of de vaccinaties waren gegeven.
Onderzoekspopulatie
De onderzoeksgroep bestond uit alle hepatitis B-patiënten en hun contacten die gemeld waren aan GGD Regio Nijmegen, de Veiligheids- en Gezondheidsregio Gelderland Midden (VGGM) en GGD IJsselland. Contacten van hepatitis B-patiënten waren gedefinieerd als sekspartners met wie onveilig is gevreeën;personen die dezelfde naald of spuitattributen hanteren bij het gebruik van drugs;huisgenoten van HBsAg-positieve personen die bad- en/of slaapkamer delen;huisgenoten in een instelling voor verstandelijk gehandicapten enin bepaalde gevallen, verplegenden verzorgend personeel’. (2)
Patiënten werden geëxcludeerd als laboratoriumgegevens en informatie over bron- en contactopsporing ontbraken, als er sprake was van verhuizing van de patiënt naar een andere regio en/of als het ging om een oude melding waarbij al bron- en contact-opsporing was gedaan. Als slechts één van de parameters ALAT en/of HBeAg bekend was en niet verhoogd respectievelijk negatief was, werd de patiënt niet meegenomen in het bepalen van de effectiviteit van de verwijzing.
Om de effectiviteit van de bron- en contactopsporing door de GGD (na inverventie) te bepalen werden ook gegevens van contacten van acute hepatitis B-patiënten geïncludeerd.
Dataverzameling
Het verzamelen van de gegevens van de periode vóór de interventie vond retrospectief plaats over het jaar 2007; bij GGD IJsselland ook over 2006. Prospectieve dataverzameling startte vanaf het implementeren van de interventie in april 2008 en eindigde op 1 september 2009 .
Voor het retrospectieve onderzoek werden huisartsen benaderd voor ontbrekende patiëntengegevens. Vanaf 2008 werden gegevens verzameld binnen het reguliere GGD-werk aan de hand van het invullen van vragenlijsten. Patiënten- en contactgegevens werden verzameld uit elektronische patiëntendossiers (alle 3 GGD’en gebruikten hetzelfde (Elektronisch patiëntendossier)). Zo nodig werden papieren dossiers geraadpleegd.
Van iedere patiënt werden de volgende gegevens verzameld: geboortedatum, geslacht, land van herkomst, datum diagnose hepatitis B, laboratoriumuitslag (HBeAg positief of negatief, ALAT al dan niet verhoogd), transmissieweg, verwijzing en behandeling door specialist.
Voor de contacten van de patiënt werd nagegaan of ze in aanmerking kwamen voor screening en vaccinatie. Per contact werden onder andere de volgende gegevens verzameld: geboortedatum, geslacht, land van herkomst, datum diagnose hepatitis B, laboratoriumuitslag (anti-HBc, HBsAg) en vaccinatiestatus. De microbiologische laboratoria leverden de gegevens die nodig waren vor verwijzing (anti-HBc, HBsAg, HBeAg), hierbij vond soms overleg plaats over de aard (al dan niet acuut) van de infectie.
De gegevens uit de vragenlijsten werden ingevoerd en geanalyseerd in (Statisch computerprogramma) 16.0 (2007). Verschillen van patiëntenkenmerken, verwijzing, screening en vaccinatie voor en na de interventie werden bepaald met behulp van de chikwadraattoets.
Resultaten
Demografische gegevens
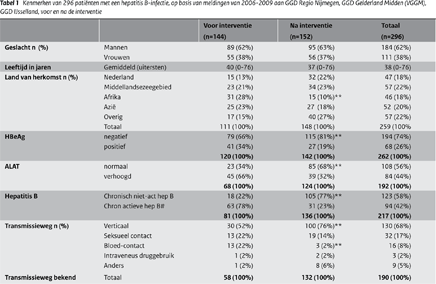
De gegevens van 296 patiënten werden uiteindelijke in het onderzoek meegenomen: van GGD Regio Nijmegen 86 (29%), VGGM 163 (55%) en GGD IJsselland 47 (16%). Uit de periode voor de interventie werden 144 patiënten geïncludeerd, na de interventie 152, waarvan 11 met een acute hepatitis B-infectie. Geslacht en leeftijd van de patiënten voor en na de interventie waren vergelijkbaar. In de onderzoekgroep van voor de interventie zaten significant meer personen uit Afrika. Na interventie was verticale transmissie significant vaker de meest waarschijnlijke transmissieroute en bloed-bloedcontact significant minder. (Zie tabel 1)
#HBeAg pos en/of ALAT verhoogd, *p<0,01, ** p<0,001
Effectiviteit verwijzing
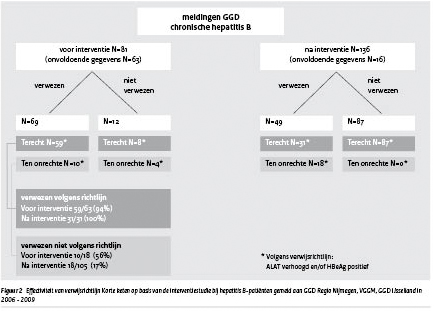
Voor de interventie was het percentage patiënten met een indicatie voor verwijzing (chronisch actieve hepatitis B-infectie) naar een specialist ruim 3 keer zo hoog als na de interventie: voor de interventie had 78% (63/81) een indicatie volgens de richtlijn voor verwijzing naar de specialist, na de interventie was dat 23% (31/136). Patiënten (n=13) die op het moment van melding al onder behandeling waren van de specialist en dus niet werden verwezen na melding zijn hierbij buiten beschouwing gelaten; of zij voldeden aan de verwijsrichtlijn is niet onderzocht. Daarnaast ontbraken van 66 patiënten de benodigde gegevens om te kunnen bepalen of de verwijsrichtlijn gevolgd was .
Het percentage patiënten dat in aanmerking komt voor verwijzing naar de specialist én daadwerkelijk verwezen wordt is voor de interventie 94% (59/63) en na de interventie 100% (31/31). (Figuur 2) Voor de interventie werd ruim de helft (56% (10/18)) van de patiënten zonder verwijsindicatie ten onrechte verwezen, na de interventie was dat 17% (18/105).
Het aandeel van de patiënten dat volgens de richtlijn terecht wel en niet werd verwezen was voor en na de interventie niet significant verschillend (p = 0,416).
Verwijzing door huisarts of GGD
Voor de interventie werden geen patiënten verwezen door de GGD. Na de interventie werd 19% (10/53) van het totale aantal verwezen patiënten door de GGD verwezen, 55% (29/53) door de huisarts en 26% (14/53) door anderen (penitentiaire instellingen, MOA, specialisten en een studentenarts).
Effectiviteit screening en vaccinatie
Screening
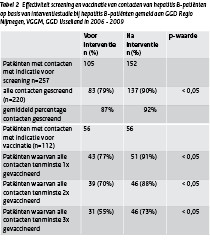
Het percentage patiënten waarvan alle bekende contacten gescreend werden was na de interventie 90% (137/152); significant hoger (p < 0,05) dan ervoor: 79% (83/105). Gemiddeld werd na de interventie 92% van de contacten van patiënten gescreend, voor de interventie was dat 87%. (Tabel 2)
Vaccinatie
In de periode na de interventie was het aantal contacten dat in aanmerking kwam voor vaccinatie en tenminste 3 keer was gevaccineerd significant hoger dan voor de interventie (p <0,05).Ook voor contacten die tenminste 1 en 2 keer waren gevaccineerd vonden we geen significant verschil, ook bij 1 vaccinatie was het verschil voor en na interventie significant (p < 0,05). (Tabel 2)
Het is bekend door wie de contacten van 53 patiënten uit de periode na de interventie zijn gevaccineerd: 10 keer door de GGD, 29 keer door de huisarts, waarvan 21 in de regio Gelderland Midden en 14 door een andere hulpverlener.
Discussie
Dit onderzoek toonde aan dat het screenen en vaccineren van contacten na de interventie significant verbeterde. Er was een significante toename van 79% naar 90% van het aantal patiënten van wie alle bekende contacten werden gescreend. Het percentage patiënten van wie alle bekende (anti-HBc negatieve) contacten tenminste 3 keer werden gevaccineerd door de GGD nam ook significant toe van 55% naar 73%.
De resultaten van voor de interventie zijn vergelijkbaar met cijfers uit recent Australisch onderzoek onder artsen en patiënten (7) waarbij alle bekende contacten van 26 van de 38 patiënten (68%) waren gescreend door behandelend artsen. De contacten van 8 van de 26 patiënten (31%) werden volledig gevaccineerd. De auteurs pleiten ondanks de beperkingen van het onderzoek voor een toenemende rol van de artsen openbare gezondheidszorg bij het management van chronische hepatitis B. Ook andere onderzoeken uit de Verenigde Staten en Groot-Brittannië vonden dat een laag percentage van de vatbare contacten was gevaccineerd (20% respectievelijk 27%). (8,9)
Het volgens de richtlijn verwijzen van hepatitis B-patiënten naar de specialist werd al voordat de GGD de verwijsrichtlijn hanteerde, goed uitgevoerd door de huisartsen, maar werd door de GGD geoptimaliseerd (van 94% tot 100%). Het percentage patiënten dat volgens deze richtlijn onterecht verwezen werd, ging ook omlaag (van 56% naar 17%). Het aandeel van de patiënten dat conform de richtlijn terecht wel en niet werd verwezen, voor en na de interventie, bleek niet significant te verschillen.
De beperking van dit onderzoek was dat veel gegevens ontbraken over de periode voor de interventie: niet alle huisartsen werkten mee en van de huisartsen die wel meewerkten ontbraken gegevens in de registratie of ze waren niet meer te achterhalen.
Opvallend is dat het percentage verhoogde ALAT na de interventie veel lager was (32%) dan voor de interventie (66%). Een mogelijke verklaring is dat de ALAT voor de interventie die bij meer dan de helft (53 %) van de patiënten onbekend was, in werkelijkheid normaal was maardat de huisarts de ALAT niet had bepaald of als deze niet was verhoogd, dit niet had geregistreerd. Het percentage onbekende ALAT was na de interventie slechts 18%.
Van het totale aantal patiënten had 42% chronisch actieve hepatitis B. Dit komt overeen met de 43% in het Rotterdamse onderzoek. (3) Echter, het percentage patiënten met chronisch actieve hepatitis B was voor de interventie veel hoger (78%) dan erna (23%): zowel het percentage patiënten met een positieve HBeAg als met een verhoogde ALAT was voor interventie hoger. Hoewel de GGD na interventie de indicatie voor verwijzing volgens de richtlijn beoordeelde en veel casussen met de huisarts besprak, werden patiënten niet in alle gevallen door de GGD verwezen. Er waren duidelijke verschillen tussen de GGD’en in de mate waarin de GGD zelf verwees. In de regio van VGGM ging ongeveer tegelijk met de invoering van de verwijsrichtlijn Korte keten een onderzoek van een internist van start, waarbij na melding bleek dat de patiënten in de meeste gevallen al door de huisarts waren verwezen.
In dit onderzoek vonden we aanwijzingen dat het percentage patiënten dat volgens de verwijsrichtlijn naar de specialist wordt verwezen omhoog kan indien de GGD de verwijzing uitvoert. Dit is van belang omdat patiënten met een chronisch actieve hepatitis B die niet worden verwezen, mogelijk behandeling wordt onthouden. Daarnaast wijzen de resultaten erop dat minder patiënten on-terecht (de verwijsrichtlijn wordt niet opgevolgd) naar de specialist worden verwezen als de GGD verwijst in vergelijking met de huisarts. Het verlagen van het aantal onterecht naar de specialist verwezen patiënten is van belang voor de zorg. Verwijzing en diagnostiek in de tweede lijn brengen extra kosten voor de gezondheidszorg met zich mee. Bovendien bestaat het risico op onnodige medicalisering van grotendeels allochtone patiënten.
Conclusie
De resultaten laten zien dat de GGD de regiefunctie bij hepatitis B-patiënten en het screenen en vaccineren van contacten goed kan uitvoeren. Het kan leiden tot verlaging van de kosten van de patiëntenzorg door minder onnodige verwijzingen naar de specialist. Gezien de complexiteit rond hun ziekte is het een voordeel voor patiënten als de regie door 1 op dit gebied deskundige hulpverlener wordt uitgevoerd.
Invoering van de verwijsrichtlijn Korte keten en actief uitvoeren door de GGD van screening en vaccinatie van contacten is ook in een niet-stedelijk gebied effectief. Dit kan voor andere GGD’en aanleiding zijn deze werkwijze over te nemen.
Met dank aan het RIVM voor de subsidie van het project vanuit het regionaal programmabudget Oost Nederland en aan de medewerkers van de deelnemende GGD’en, met name Mieke Wouters (Hulpverleningsdienst Gelderland Midden) en Gerda Kaspers (GGD IJsselland), Jeannine Hautvast (Academische werkplaats AMPHI).
Auteurs
R.P.M. Koene (1,2), M.F. Lohuis (1), J. Terpstra (3), R. Wessel (4)
- GGD Regio Nijmegen, afdeling Algemene Gezondheidszorg, infectieziektebestrijding
- Academische Werkplaats AMPHI, afdeling Eerstelijnsgeneeskunde van het (Universitair Medisch Centrum Sint Radboud)
- GGD Regio Nijmegen, afdeling Gezondheidsbevordering en Epidemiologie
- GGD IJsselland, afdeling Infectieziektebestrijding
Correspondentie:
R.P.M. Koene | rkoene@ggd-nijmegen.nl
Literatuur
- Koedijk KDH, Op de Coul (Expertmeeting Luchtkwaliteitmodellering), Van der Sande MAB, Hahné S. Meldingen van acute hepatitis B in 2008. Infectieziektenbulletin 2009; 20(10):321-25.
- Koedijk KDH, Op de Coul ELM, Van de Laar MJW. Chronische hepatitis B infectie in Nederland, een overzicht van 2001-2003. Infectieziektenbulletin 2005;16(1):18-22. http://www.rivm.nl/infectieziektenbulletin/bul1601/art_chronisch.html
- (Landelijke coördinatie infectieziektebestrijding) Richtlijn Hepatitis B: http://www.rivm.nl/cib/infectieziekten-A-Z/infectieziekten/HepatitisB/index.jsp
- van Geldrop WJ, Numans ME, Berg HF et al. (Nederlands Huisartsen Genootschap)-Standaard Virushepatitis en andere leveraandoeningen, Huisarts & Wetenschap 2007 (13) 50 page 666-681.
- Mostert (medisch centrum), Richardus JH, de Man RA. Evaluatie van de Rotterdamse richtlijn voor verwijzing bij chronische hepatitis B: verbetering mogelijk door een kortere verwijsketen en betere informatie verstrekking, Ned Tijdschr Geneeskd 2003 (147) 4 page 159-163.
- Mostert MC, Richardus JH, Man RA de. Referall of chronic hepatitis B patients from primary to specialist care: making a simple guideline work. Journal of Hepatology 2004 (41) 1026 -1030.
- Williams S, Vally H, Fielding J, Cowie B. Hepatitis B prevention in Victoria, Australia – the potential to protect. Euro Surveill. 2011;16(22):pii=19879. Available online: http://www.eurosurveillance.org/ViewArticle.aspx?ArticleId=19879
- Weinberg (Multiple Sclerose), Gunn RA, Mast EE, Gresham L, Ginsberg M. Preventing transmission of hepatitis B virus from people with chronic infection. Am J Prev Med. 2001;20(4):272-6.
- Richardson G, Evans M. Westmoreland D. Hepatitis B immunisation of household contacts: retrspective study of vaccine coverage. J Epidemiol Community Health. 2001;55(12):934-5.
- Tabel 1: Kenmerken van 296 patiënten met een hepatitis B infectie, op basis van meldingen van 2006-2009 aan GGD Regio Nijmegen, GGD Gelderland Midden (VGGM), GGD IJsselland, voor en na de interventie