Overzicht van bijzondere meldingen, clusters en epidemieën van infectieziekten in binnen- en buitenland tot en met 28 augustus 2019
IB november 2019
Auteur: B. Schimmer
Infectieziekten Bulletin, jaargang 30, nummer 5, september 2019
Binnenlandse signalen
Mazelencluster op Urk
Begin juni 2019 werd een cluster van mazelen op Urk vastgesteld. Tot 1 september zijn 29 patiënten, gerelateerd aan dit cluster, gemeld in Osiris. Naast de volwassen indexpatiënt zijn 26 kinderen van 0 tot 13 jaar oud gemeld, en 2 jongeren van rond de 18 jaar. Bij 9 van hen is geen diagnostiek gedaan maar zij werden gemeld op grond van een epidemiologische link. De (Gemeentelijke Gezondheidsdienst) heeft van lokale huisartsen vernomen dat veel kinderen op Urk recent mazelen hebben (gehad). De meeste patiënten gaan daarvoor niet naar de huisarts. Tijdens de laatste epidemie in 2013-2014 werd naar schatting 9% van de mazelenpatiënten gemeld.Op 1 kind na dat op familiebezoek was, wonen alle patiënten op Urk of in het aangrenzende Tollebeek. 26 (90%) van de patiënten waren niet gevaccineerd, 3 kinderen wel. Deze kinderen hadden tijdens de vorige epidemie in 2013 op de leeftijd van 6 maanden een vervroegde vaccinatie tegen bof, mazelen en rodehond (BMR) gekregen en daarna de reguliere BMR1-vaccinatie rond de leeftijd van 14 maanden. Alle 3 kinderen vertoonden een mild ziektebeeld. Uit recent onderzoek is gebleken dat vervroegd gevaccineerde kinderen ook na de BMR1-vaccinatie op 14 maanden wat minder antistoffen in hun bloed hadden, en dat het aantal antistoffen ook wat sneller daalde dan bij kinderen uit de controlegroep. Vanwege de lokale uitbraak is besloten om vervroegde vaccinatie aan te bieden (BRM-0) aan kinderen van 6 tot 14 maanden op Urk en het aangrenzende Tollebeek. Sinds de start van de vervroegde (bof, mazelen, rodehond) heeft de Jeugdgezondheidszorg tot en met week 33 op Urk 93 vervroegde vaccinaties gegeven. Voor de Noordoostpolder (en dus niet alleen Tollebeek) zijn dit er 26.In de periode 1 januari-1 september 2019 zijn 73 patiënten met mazelen in Nederland gemeld. Dat is ruim 3 keer zoveel als in dezelfde periode vorig jaar. De World Health Organization (WHO) meldde dat ook wereldwijd het aantal patiënten met mazelen in de eerste helft van 2019 (n=364.808) 3 keer zo hoog was als in de eerste helft van 2018. (Bronnen: GGD Flevoland, RIVM, Woudenberg et al. Epidemiol Infect 2018, Brinkman et al. J Infect Dis 2019, WHO)
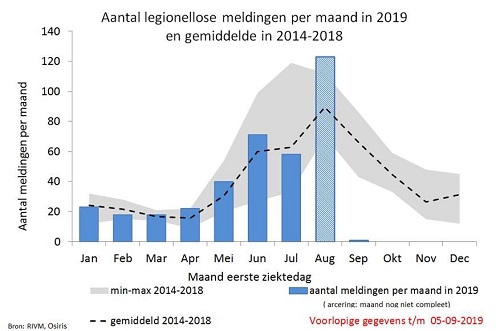
Veel meldingen van legionellose in de maand augustus
De afgelopen weken zijn er veel nieuwe meldingen gedaan van legionellose. Het aantal meldingen van patiënten met een eerste ziektedag in augustus is gestegen van 38 (gemeld t/m 21 augustus) naar 123 deze week (gemeld t/m 5 sept). Van deze 123 patienten hadden 71 patiënten de ziekte opgelopen in Nederland, 33 waarschijnlijk in het buitenland en bij 19 is dit nog onbekend. De piek in het aantal meldingen in augustus past bij het gemiddelde seizoenspatroon in de afgelopen jaren (Figuur 1). Er zijn vooral veel patiënten gemeld met een eerste ziektedag in week 33 en 34 (12 - 25 augustus). De meldingen uit deze periode zijn afkomstig van 23 GGD-regio’s. Dit beeld kan passen bij de te verwachten stijging van de legionellose-incidentie als gevolg van de regenval in augustus. Vooral na een warme periode met regenval is het van belang om bij patiënten van middelbare leeftijd of ouder te denken aan legionellose, ook als zij niet naar het buitenland zijn geweest. (Bron: RIVM)
Figuur 1. Aantal meldingen van legionellose per eerste ziektemaand in 2019, en gemiddelde over de jaren 2014-2018 (Bron: RIVM)
Twee patiënten met tekenencefalitis in het oosten van het land
In juli 2019 werd tekenencefalitis vastgesteld bij 2 patiënten in het oosten van het land. Aan de hand van het klinisch beeld werd (tick-borne encephalitis virus) (tick-borne encefalitisvirus)-diagnostiek aangevraagd. De uitslag was positief voor TBEV in de serologie. De eerste patiënt is hovenier van beroep en werkzaam in een groot deel van Twente, waardoor niet duidelijk is waar hij de infectie precies had opgelopen. Hij was de voorgaande jaren niet in het buitenland geweest. De tweede patiënt heeft de infectie waarschijnlijk 3 weken voor de eerste ziektedag opgelopen in de omgeving van Hardenberg, net over de Duitse grens. Zij was daar op een camping en merkte bij zichzelf een tekenbeet op. Deze patiënt is daarom aan Duitsland gemeld als (tick-borne encephalitis)-patiënt met blootstelling in Landkreis Grafschaft Bentheim. Beide patiënten werden opgenomen in het ziekenhuis. Beiden hadden een bifasisch ziekteverloop, beginnend met een griepachtig ziektebeeld na een week gevolgd door encefalitis.Sinds in 2016 bekend is geworden dat TBE in Nederland in teken voorkomt en dit naar (ziekenhuis)artsen is gecommuniceerd, zijn tot nu toe 6 patiënten met autochtone blootstelling in Nederland gediagnosticeerd en 9 andere patiënten met een reisgerelateerde TBE: 6 van hen waren in Duitsland besmet. Duitsland meldt een toename van patiënten. Deze casussen illustreren dat (zieken)huisartsen en artsen-microbiologen alert moeten zijn op tekenencefalitis bij patiënten met neurologische klachten, ook als zij niet in het buitenland zijn geweest. (Bronnen: RIVM, GGD IJsselland, GGD Twente, Labmicta, Isala)
Volwassen Hyalommateken in Nederland gevonden
In juni 2019 werd de vondst van 6 vrouwelijke volwassen Hyalommateken (Hyalomma marginatum) op een Duitse manege in Geldern gemeld. De teken hebben mogelijk in Duitsland op of om de manege kunnen overwinteren. In Nederland zijn sinds juli 2019 meerdere volwassen Hyalommateken gemeld aan het Centrum Monitoring Vectoren (CMV) van de Nederlandse Voedsel- en Warenautoriteit (NVWA). De meldingen kwamen onder meer uit de Achterhoek, de Flevopolder, Drenthe en Friesland. Het CMV heeft een aantal locaties onderzocht en vond daarbij verder geen andere Hyalommateken.Het is bekend dat larven en nimfen van de Hyalommateek in het voorjaar met trekvogels vanuit Afrika en het gebied van de Middellandse Zee, naar Noord- en West-Europa kunnen meeliften. Onder klimatologisch gunstige omstandigheden kunnen deze nimfen vervolgens vervellen tot volwassen teken. De juveniele stadia (larven en nimfen) voeden vooral op kleine zoogdieren en vogels. Volwassen Hyalommateken gaan op zoek naar hoefdieren zoals runderen, reeën en paarden. In landen waar Hyalommateken endemisch voorkomen worden mensen sporadisch gebeten door deze tekensoort. In Nederland kunnen Hyalommateken gemeld worden aan het CMV van de (Nederlandse Voedsel- en Warenautoriteit), waarna een deskundige de identificatie zal controleren. De vondst van volwassen Hyalommateken in Nederland is echter niet uitzonderlijk. Op de faculteit Diergeneeskunde zijn tussen 2006 en 2009 3 volwassen Hyalommateken onderzocht, in 2012 meldde het RIVM een beet van een Hyalommateek bij iemand in Zuid-Limburg en het CMV vond een Hyalommateek (nimf) op een trekvogel in Flevoland.
Hyalommateken kunnen fungeren als vector voor verschillende pathogenen waaronder het Krim-Congovirus. Sinds 2012 zijn ongeveer 50 Hyalommateken, die in Noordwest-Europa waren gevonden, getest op Krim-Congovirus. Geen van deze teken droeg het virus bij zich. De kans op het oplopen van Krim-Congo hemorragische koorts in gebieden waar het virus niet endemisch is, zoals Duitsland en Nederland, is verwaarloosbaar klein. Daarnaast zijn Hyalommateken vectoren van piroplasmose bij paarden (Babesia en Theileria). Piroplasmose komt zelden voor bij paarden in Noordwest-Europa. Als een paard in Nederland wordt gebeten door een Hyalommateek, is het risico op piroplasmose zeer klein.
In 2018 werd in Duitsland een bijzonder hoog aantal Hyalommateken (n=35) gevonden in de periode eind juni tot half oktober. In 9 van de 18 geteste teken werd Rickettsia aeschlimannii gevonden. Deze Rickettsia valt onder de spotted fevergroep, waartoe ook R. rickettsii, R. africae, en R. conorii - behoren. Deze Rickettsiae kunnen bij de mens spotted fever, ook wel vlekkenkoorts genoemd, veroorzaken. Dit gaat gepaard met koorts, hoofdpijn, spierpijn, gegeneraliseerde huiduitslag en een karakteristieke huidafwijking met zwarte korst (eschar of tache noir). In het gebied van de Middellandse Zee wordt spotted fever meestal door R. conorii veroorzaakt. In de medische literatuur zijn slechts 5 patiënten met spotted fever door R. aeschlimannii beschreven. In een onderzochte Hyalommateek die in juli werd gevonden in Drenthe is ook R. aeschlimannii gevonden.Door de Universiteit van Hohenheim in Duitsland werd onlangs gemeld dat een paardeneigenaar uit de deelstaat Noordrijn-Westfalen vermoedelijk spotted fever had opgelopen na een beet van een Hyalommateek, eind juli. (Bronnen: RIVM, CMV, NVWA (zoek op Hyalommateek), Chitimia-Dobler L et al. Parasit Vectors (2019), Universiteit van Hohenheim)
BUITENLANDSE SIGNALEN
Grote uitbraak van listeriose in Spanje
Half augustus meldden de Spaanse gezondheidsautoriteiten een uitbraak van listeriose, gerelateerd aan de consumptie van verpakt varkensvlees (carne mechada) van het merk La Mechá. Het varkensvlees was afkomstig van een bedrijf in Sevilla. Tot en met 28 augustus zijn 200 bevestigde patiënten in Spanje gemeld die gerelateerd zijn aan deze uitbraak. De meeste uit Andalusië (196) en dan voornamelijk uit de hoofdstad Sevilla (161). Van de patiënten in Andalusië was een kwart 65 jaar of ouder; 58% was vrouw, waaronder 31 zwangere vrouwen. De meeste patiënten hadden klachten van gastro-enteritis (58%); 47% had koorts, 10% kreeg meningeale prikkeling en 4 patiënten kregen een sepsis. 3 patiënten ouder dan 70 jaar zijn overleden, 2 met ernstige co-morbiditeit. In Spanje worden verder 56 waarschijnlijke - en 41 verdachte patiënten in Spanje onderzocht of zij behoren tot deze uitbraak. Frankrijk meldde 1 patiënt die carne mechada zou hebben gegeten in Sevilla, en daardoor mogelijk ook behoort tot de uitbraak. Volgens de autoriteiten is het betreffende product voornamelijk verkocht in Andalusië, maar ook in enkele andere regio’s in Spanje waaronder de Canarische eilanden. Het product zou niet naar het buitenland zijn gedistribueerd en is van de markt gehaald. Desondanks kunnen nieuwe ziektegevallen optreden, mede vanwege de incubatietijd van listeriose (3 tot 70 dagen) en de lange houdbaarheid en populariteit van het product. Ook is het vanwege de vele toeristen in Andalusië mogelijk dat er nieuwe patiënten vanuit andere landen worden gemeld. (Bronnen: Spaanse Gezondheidsautoriteiten, Promed, Media)
Poliomyelitis in Pakistan en Afghanistan
Dit jaar (tot 28 augustus 2019) zijn 71 patiënten met polio, veroorzaakt door wildtype 1 poliovirus (WPV1), gemeld in Pakistan (n=58) en Afghanistan (n=13). Dit is een opvallende toename in deze 2 voor polio endemische landen. In 2018 werden in dezelfde periode 21 patiënten gemeld. Op basis van mediaberichten blijkt er sprake van lokale weerstand tegen de vaccinatiecampagnes (vaak per vallei, per stamhoofd) en slechte bereikbaarheid van vooral grote mobiele populaties. Bezoekers van deze 2 landen zijn verplicht (vanuit de WHO) om zich tegen polio te laten vaccineren als zij langer dan 4 weken blijven. In augustus 2019 was het 3 jaar geleden dat de laatste poliopatiënt, veroorzaakt door WPV1, in Nigeria werd gevonden. Daarmee is de WHO-AFRO-regio nu officieel poliovrij verklaard.Wereldwijd zijn dit jaar (tot 28 augustus) 59 patiënten gemeld die ziek waren geworden door circulerende vaccinafgeleide poliovirussen (cVDPV): waaronder 3 door cVDPV1 in Myanmar, en 52 door cVDPV2 ( 15 patiënten in Nigeria, 23 in de Democratische Republiek Congo, 4 in de Centraal-Afrikaanse Republiek, 6 in Angola, 3 in Somalië) en 3 patiënten in respectievelijk China, Benin, Ethiopië en Niger. Bij 1 van de patiënten uit Somalië werd zowel cVDPV2 als cVDPV3 geïsoleerd. In dezelfde periode in 2018 werden 36 patiënten met polio, veroorzaakt door cVDPV2, gemeld.De WHO-Europaregio is sinds 2002 poliovrij. Geïnactiveerde poliovaccins worden in alle landen van de (Europese Unie) (Europese Unie) en de EEA (European Economic Area: Liechtenstein, Noorwegen en IJsland) gebruikt. Het risico van herintroductie van het virus in Europa bestaat zolang er niet- of onvoldoende gevaccineerde bevolkingsgroepen zijn en poliomyelitis niet is uitgeroeid. (Bronnen: Global Polio Eradication Initiative, WHO, ECDC, ECDC kaart, ECDC-opmerking over het risico op polio in Europa, (european centers of disease prevention and control-rapid risk assessment), media-1, media-2)
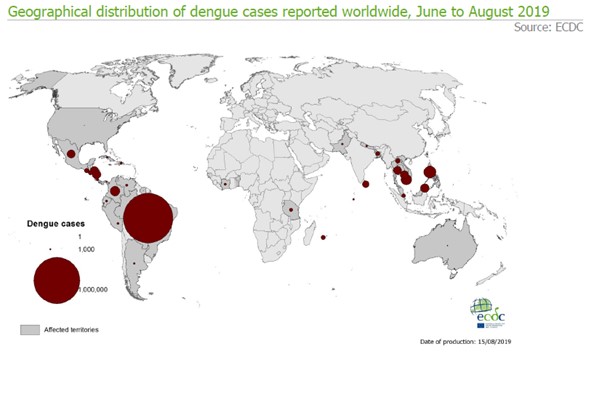
Toename van dengue wereldwijd
Het European Centre for Disease Prevention and Control (ECDC) signaleert dat dit jaar, in vergelijking met dezelfde periode in 2018, wereldwijd het aantal patiënten met dengue toe is genomen. Met name Brazilië, Cambodja, de Filipijnen, Thailand en Vietnam werden dit jaar getroffen (figuur 2). In Nederland werd 2 weken geleden door diverse media bericht, dat er dit jaar, in vergelijking met vorig jaar, sprake zou zijn van een verdubbeling van het aantal Nederlandse reizigers dat in Azie is opgenomen met dengue (56 versus 25 opnames). Deze data zijn afkomstig van Eurocross, een alarmcentrale die wereldwijd medische - en reishulpverlening biedt. Bij navraag blijkt dat het vooral gaat om reizigers die in Thailand de infectieziekte hebben opgelopen. In de virologische weekstaten (een laboratoriumsurveillancesysteem in Nederland) is het aantal detecties van dengue dit jaar wat hoger dan in de meeste voorgaande jaren, maar vergelijkbaar met 2016 (figuur 3). Het Landelijke Coordinatiecentrum Reizigersadvisering (LCR) adviseert reizigers naar risicogebieden voor dengue om zich ook overdag goed te beschermen tegen muggen. Er zijn in 2019 nog geen autochtone denguepatiënten gemeld in landen van de EU en de EEA. In 2018 werden enkele autochtone patiënten gemeld in Spanje en Frankrijk. I (Bronnen: ECDC-CDTR, ECDC (Rapid Risk Assessment), Virologische weekstaten, (Landelijk Coördinatiecentrum Reizigersadvisering), Rode Kruis, Eurocross)
Figuur 2. Geografische weergave van het aantal gerapporteerde denguepatiënten wereldwijd, juni tot augustus 2019 (peildatum 15 augustus 2019) (Bron: ECDC-CDTR)
Ebola-uitbraak in Democratische Republiek Congo
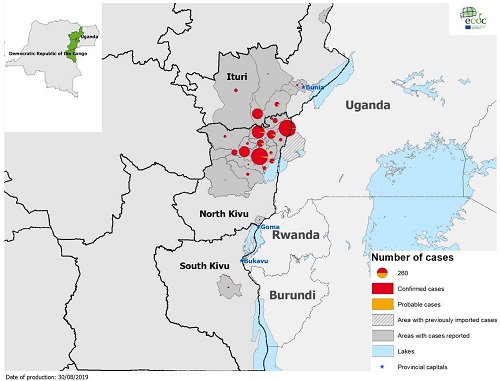
De uitbraak van ebola in de Democratische Republiek Congo (DRC) duurt voort. Tot en met 28 augustus 2019 zijn 3.004 patiënten gemeld (2.899 bevestigde - en 105 waarschijnlijke patiënten). Sinds het begin van de uitbraak, 1 jaar geleden, zijn er 2006 patiënten (1.901 bevestigde - en 105 waarschijnlijke patiënten) overleden. De uitbraak speelt zich nog steeds voornamelijk af in de provincies Noord-Kivu en Ituri, maar er is recent ook een cluster ontstaan in de provincie Zuid-Kivu, Tot dit cluster, veroorzaakt door een reiziger, behoren inmiddels 6 bevestigde patiënten (figuur 3). In Nyiragongo Health Zone in Noord-Kivu, waarin de stad Goma ligt en waar eerder tijdens de uitbraak sprake was van bevestigde patiënten, zijn 21 dagen voorbij gegaan zonder nieuwe patiënten. Incidenteel is er sprake van importgevallen in het aangrenzende Uganda. Tot nu toe is daar bij 6 patiënten ebola bevestigd.Het risico op lokale verspreiding zowel binnen de DRC als over de grens naar buurlanden Uganda, Rwanda, Zuid-Soedan en Burundi, blijft hoog en zeer zorgelijk. Het risico op verspreiding naar Europa wordt nog steeds als erg laag ingeschat.Tijdens deze uitbraak wordt vaccinatie aangeboden aan risicocontacten van bevestigde patiënten, aan contacten van die contacten en aan frontliniewerkers, onder wie gezondheidsmedewerkers die directe zorg verlenen aan patiënten. Vanaf de start van de uitbraak tot en met 31 augustus 2019 werden 209.913 mensen gevaccineerd. Op 12 augustus werd door de WHO aangekondigd dat uit vroegtijdige resultaten van een trial met 4 geneesmiddelen in Noord-Kivu en Ituri, is gebleken dat 2 geneesmiddelen een hogere kans op overleving geven. Het protocol van de trial is gewijzigd en er is besloten dat alle toekomstige patiënten in de studie met 1 van deze 2 geneesmiddelen (REGN-EB3 en mAb114) behandeld zullen worden. Beide middelen zijn monoklonale antistoffen, die voorkomen dat het ebolavirus bindt aan humane cellen.
Figuur 3. Geografische verdeling van bevestigde en waarschijnlijke patiënten met ebola, DRC en Uganda, week 31, 2018 t/m week 35, 2019.(Bronnen: ECDC CDTR , WHO DON, Ministère de la Santé DRC, ECDC RRA, WHO SAGE, WHO Africa, WHO news , (Landelijke coördinatie infectieziektebestrijding)-richtijn)
Infectieziekterisico’s gerelateerd aan de Hadj 2019
Het ECDC heeft in juni een snelle risicobeoordeling uitgebracht van de infectieziekterisico’s tijdens de Hadj. De Hadj vond dit jaar plaats van 9-14 augustus. Meer dan 1,5 miljoen mensen uit de hele wereld nemen deel aan deze bedevaart naar Mekka in Saoedi-Arabië. Vanuit Nederland gaat het om enkele duizenden pelgrims per jaar. Het risico wordt als laag ingeschat vanwege preventiemaatregelen, zoals een vaccinatieverplichting tegen diverse ziekten. Het risico op voedsel- en wateroverdraagbare ziekten en respiratoire infecties is relatief het hoogst. Import van (Middle East Respiratory Syndrome-coronavirus) naar landen in de EU waaronder Nederland, kan niet worden uitgesloten. Omdat de Hadj in het verleden geassocieerd werd met verspreiding van meningokokkenziekte, is het volgende recente signaal van Public Health England (PHE) relevant, namelijk dat onlangs in het Verenigd Koninkrijk 3 patiënten zijn gediagnosticeerd met een niet-groepeerbare meningokokkeninfectie (waarvan 2 met conjunctivitis en 1 met invasieve infectie). 2 van hen waren enkele dagen eerder in Mekka geweest, en de derde patiënt maakte deel uit van dezelfde lokale gemeenschap. De gevonden meningokokken hadden alle 3 hetzelfde fenotype. Dit type is tot nu toe niet in Nederland gevonden. De isolaten waren intermediair gevoelig voor penicilline en resistent tegen ciprofloxacine. Het meningokokken ACWY-vaccin is niet werkzaam tegen deze niet-groepeerbare stam. De verplichte vaccinatie voor deelnemers aan de Hadj biedt hiertegen dus geen bescherming. Niet-groepeerbare meningokokken worden in Nederland nauwelijks gevonden bij patiënten met een meningokokkeninfectie. (Bronnen: ECDC RRA, LCR, Public Health England)
Auteur
B. Schimmer, Centrum Infectieziektebestrijding, RIVM