Dit artikel biedt een overzicht van de wetenschappelijke literatuur over het verband tussen tabaksontmoedigingsbeleid en gezondheid van kinderen, met speciale aandacht voor luchtweginfecties. Recent onderzoek laat zien dat de invoering van strenge wetgeving gericht op een rookvrije omgeving, geassocieerd is met aanzienlijke gezondheidswinst bij kinderen, waaronder een afname in ziekenhuisopnamen vanwege lageluchtweginfecties. Enkele studies hebben ook soortgelijke verbeteringen aangetoond na het verhogen van tabaksaccijnzen en het aanbieden van programma’s om te stoppen met roken. Er is toenemend bewijs dat beleidsmaatregelen voor tabaksontmoediging groot potentieel hebben om de volksgezondheid van (ongeboren) kinderen te bevorderen. Deze bevindingen benadrukken het belang om tabaksontmoedigingsbeleid in Nederland en wereldwijd te versterken.
ib september 2017
Auteur: T. Faber, J.P. Mackenbach, I.K. Reiss, J.V. Been
Infectieziekten Bulletin, jaargang 28, nummer 7, september 2017
Blootstelling aan tabaksrook en luchtwegproblemen bij kinderen
Impact van roken wereldwijd
Roken is momenteel de belangrijkste vermijdbare oorzaak van ziekte en sterfte ter wereld. Per jaar sterven er wereldwijd ongeveer 6 miljoen mensen door roken, waarvan ongeveer 20.000 mensen in Nederland. (1,2) Volgens een recent rapport van de World Health Organization (WHO (World Health Organization)) en het Amerikaanse National Cancer Institute (NCI (National Cancer Institute)) zal het aantal aan tabak gerelateerde sterfgevallen in 2030 naar verwachting gestegen zijn tot ongeveer 8 miljoen per jaar wereldwijd. (1)
Gevolgen van (mee)roken voor gezondheid van kinderen
Blootstelling aan tabaksrook is zeer schadelijk voor (ongeboren) kinderen. Kinderen waarvan de moeder (mee)rookte tijdens de zwangerschap hebben bijvoorbeeld een grotere kans om te overlijden vlak voor of na de geboorte. Ook kunnen deze kinderen aangeboren afwijkingen hebben of te vroeg worden geboren. (3) Verder is er bij deze kinderen meer kans op wiegendood en ernstige luchtweginfecties en astma. (4) In tegenstelling tot volwassenen kunnen kinderen hun eigen blootstelling aan tabaksrook niet of nauwelijks beïnvloeden. Meer dan 40% van alle kinderen wereldwijd wordt regelmatig blootgesteld aan tabaksrook, en hiervan overlijden er jaarlijks naar schatting 166.000 ten gevolge van ernstige luchtweginfecties en astma. (5)
Verband tussen meeroken en luchtweginfecties
Vanuit onderzoek zijn er aanwijzingen dat tabaksrook het risico op luchtweginfecties verhoogt door het onderdrukken van het immuunsysteem in de longen, en door het vergroten van de virulentie van de pathogenen (virussen én bacteriën) die luchtweginfecties veroorzaken. (6,7) Een deel van het verhoogde risico kan ook verklaard worden doordat kinderen van (mee)rokende zwangere vrouwen vaker te vroeg of te klein geboren worden, hetgeen het risico op luchtwegproblemen verder versterkt (Tabel 1). (8)
Tabel 1. Relatie tussen blootstelling aan tabaksrook en luchtweginfecties bij kinderen
|
Uitkomst |
Odds ratio en 95% betrouwbaarheidsinterval (in vergelijking met niet (mee)roken) (referentie) |
|---|---|
|
Roken tijdens zwangerschap |
|
|
Lagereluchtweginfecties |
1,24 (1,11 tot 1,38)(37) |
|
Meeroken tijdens kinderjaren |
|
|
Lagereluchtweginfecties |
1,54 (1,40 tot 1,69)(37) |
|
Acute luchtweginfecties |
1,27 (1,07 tot 1,51)(37) |
|
Bronchiolitis |
2,51 (1,96 tot 3,21)(37) |
|
Bronchitis |
1,58 (1,27 tot 1,98)(37) |
|
Ongespecificeerde lagere- luchtweginfecties |
1,49 (1,33 tot 1,68)(37) |
|
Middenooronsteking (incl. loopoor) |
1,32 (1,20 tot 1,45)(38) |
Associatiematen berekend in meta-analysen
Beleidsmaatregelen voor tabaksontmoediging
Er zijn effectieve beleidsinterventies beschikbaar om tabaksgebruik en blootstelling aan tabaksrook wereldwijd te verminderen. In 2008 heeft de WHO 6 kernmaatregelen (MPOWER) opgesteld ter ondersteuning van het tabaksontmoedigingsbeleid van overheden. Deze maatregelen zijn ontwikkeld voor landen die zich hebben verbonden aan het WHO-verdrag Framework Convention on Tobacco Control (FCTC (Framework Convention on Tobacco Control)). 180 landen waaronder Nederland, hebben dit verdrag ondertekend en hiermee bereikt het verdrag 89% van de wereldpopulatie. Hoewel de maatregelen zich niet specifiek richten op (ongeboren) kinderen, is het verminderen van blootstelling aan tabaksrook ook gunstig voor de gezondheid van zwangere vrouwen en kinderen.
Wetgeving gericht op rookvrije omgeving: minder ziekenhuisopnames voor luchtweginfecties en astma bij kinderen
Van alle MPOWER-maatregelen is het meeste onderzoek gedaan naar het effect van het invoeren van wetgeving gericht op een rookvrije omgeving (rookvrije wetgeving). De studies laten consequent zien dat na de invoering van rookvrije wetgeving de volksgezondheid sterk verbetert. (9) Een recente systematische review heeft bijvoorbeeld aangetoond dat het instellen van rookvrije openbare ruimtes zoals werkplekken, restaurants, en café’s, is geassocieerd met een afname van 24% (95% betrouwbaarheidsinterval (BI) 15 tot 32) van volwassenen met luchtweginfecties, COPD (Chronic Obstructive Pulmonary Disease (chronische bronchitis of longemfyseem)) en astma in het ziekenhuis. (10) Deze review laat verder zien dat gezondheidseffecten groter zijn naarmate het aantal rookvrije openbare ruimtes stijgt.
Er is ook toenemend bewijs dat na het invoeren van rookvrije wetgeving de gezondheid van kinderen verbetert. In 2014 brachten wij in een systematische review en meta-analyse alle bestaande data over de relatie tussen rookvrije wetgeving en de gezondheid van kinderen, bijeen. (11) In totaal vonden we 11 studies die voldeden aan de van tevoren opgestelde kwaliteitscriteria, waarbij in totaal ruim 2,5 miljoen geboorten en bijna 250.000 kinderen met verergerde astmaklachten waren geanalyseerd. Door de resultaten van deze studies te combineren met behulp van meta-analyse, hebben we aangetoond dat na invoering van de wetgeving er een afname was van 10,1% van ernstige astma-aanvallen bij kinderen (95% BI 5,0 tot 15,2) en een afname van 10,4% van het aantal vroeggeboorten (95% BI 2,0 tot 18,8).
Sindsdien is er ook een aantal studies gepubliceerd waarin veranderingen in luchtweginfecties zijn onderzocht. Ook deze tonen consequent aan dat invoering van rookvrije wetgeving geassocieerd is met het afnemen van ernstige luchtweginfecties bij kinderen.
Uit een studie van ruim 1,6 miljoen ziekenhuisopnames in het Verenigd Konikrijk tussen 2001 en 2012, bleek dat er direct na de invoering van strenge rookvrije wetgeving (volledig rookvrije openbare ruimten, werkplekken en horecagelegenheden) in 2007, een afname te zien was van 3,5% (95% BI 2,3 tot 4,7) en een geleidelijke afname van 0,5% per jaar (95% BI 0,1 tot 0,9), van het aantal opnames van kinderen met luchtweginfecties. (12) Dit resulteerde in 11.000 ziekenhuisopnames minder per jaar. Deze verandering werd voornamelijk verklaard door een sterke directe afname met 13,8% (95% BI 12,0 tot 15,6) van het aantal lageluchtweginfecties.
In een andere studie, uitgevoerd in de Verenigde Staten, daalde, na het instellen van rookvrije werkplekken en/of restaurants, het aantal kinderen met lageluchtweginfecties op de eerstehulpafdelingen, met 8% (95% BI 4 tot 13). (13)
Een derde studie keek naar de invoering van strenge rookvrije wetgeving in Hongkong. Daar was direct een afname te zien van 33,5% (95% BI 30,5 tot 36,4) en een geleidelijke afname van 13,9% per jaar (95% BI 11,7 tot 16,0), van het aantal ziekenhuisopnames van kinderen met een lageluchtweginfectie. (14)
Uit een studie in Zwitserland bleek dat er na het instellen van rookvrije werkplekken en horecagelegenheden, geen significante veranderingen waren in het aantal kinderen met luchtweginfecties in ziekenhuizen. (15) Deze studie hield echter geen rekening met het feit dat er lokaal al vaak strenge rookvrije regels waren voordat deze landelijk werden ingezet.
Vervolgonderzoek over de eerstelijnszorg suggereert dat de gezondheidswinst door strenge rookvrije wetgeving vooral zit in de ernstigere infecties waarvoor ziekenhuisbezoek noodzakelijk is.
In een studie uitgevoerd in het Verenigd Koninkrijk, waar strenge rookvrije wetgeving op verschillende momenten werd ingevoerd, vonden wij geen significante veranderingen in het aantal kinderen dat de huisarts bezocht vanwege een luchtweginfectie. (16) Dit komt overeen met bevindingen uit onderzoeken die aantonen dat blootstelling aan tabaksrook vooral geassocieerd is met de ernst van luchtwegaandoeningen en minder met de incidentie. (17, 18)
Overig tabaksontmoedigings-beleid en luchtweginfecties bij kinderen
In de eerder genoemde studie in de Verenigde Staten werd ook gekeken naar andere maatregelen om het tabaksgebruik terug te dringen: het verhogen van tabaksaccijns en het aanbieden van stoppen-met-rokenprogramma’s. Voor elke verhoging van de accijns met 1 dollar werd een afname van 9% (95% BI 2 tot 16) gezien van het aantal kinderen met een lageluchtweginfectie. (13) Het meedoen aan stoppen-met-rokenprogramma’s had een afname van 6% (95% BI 1 tot 10) tot gevolg van het aantal kinderen met bovensteluchtweginfecties. Er was geen afname van het aantal kinderen met lageluchtweginfecties. (13)
Tabel 2. Verschil in events (%) voor luchtweginfecties op de kinderleeftijd na invoering van tabaksontmoedigingsmaatregelen
|
Interventie / Uitkomst |
Verschil in events |
Hoeveelheid data geanalyseerd |
Land (referentie) |
|---|---|---|---|
|
Wetgeving gericht op een rookvrije omgeving |
|||
|
Luchtweginfecties |
–3,5% (–4,7 tot –2,3) 2,7% (–9,7 tot 3,2) |
> 1.6 miljoen ziekenhuisopnamen > 29.000 ziekenhuisopnamen |
Engeland(12) Zwitserland(15) |
|
Bovensteluchtweginfecties |
1,9% (0,5 tot 3,2) –2% (–6 tot 2) |
> 900.000 ziekenhuisopnamen > 400.000 SEH (Spoedeisende Hulp)-bezoeken |
Engeland(12) Verenigde Staten(13) |
|
Lagereluchtweginfecties |
–13,8% (–15,6 tot –12,0) –8% (–13 tot –4) –33,5% (–36,4 tot –30,5) |
> 600.000 ziekenhuisopnamen > 100.000 SEH-bezoeken > 75.000 ziekenhuisopnamen |
Engeland(12)Verenigde Staten(13) China(14) |
|
Ophogen van tabaksaccijns |
|||
|
Bovensteluchtweginfecties |
–2% (–6 tot 2) per Amerikaanse dollar toename in accijns |
> 400.000 SEH-bezoeken |
Verenigde Staten(13) |
|
Lagereluchtweginfecties |
–9% (–16 tot –2) per Amerikaanse dollar toename in accijns |
> 100.000 SEH-bezoeken |
Verenigde Staten(13) |
|
Aanbieden van stoppen met roken programma’s |
|||
|
Bovensteluchtweginfecties |
–6% (–10 tot –1) |
> 300.000 SEH-bezoeken |
Verenigde Staten(13) |
|
Lagereluchtweginfecties |
0% (–6 tot 6) |
> 100.000 SEH-bezoeken |
Verenigde Staten(13) |
Voor effecten op andere uitkomsten bij kinderen zie: Been JV et al.(11) en Faber T et al. (4)
Om een duidelijk overkoepelend beeld te krijgen van de effecten van verschillend tabaksontmoedigingsbeleid op de gezondheid van kinderen, hebben wij een nieuwe systematische review uitgevoerd. (19) De resultaten van deze review worden binnenkort gepubliceerd in The Lancet Public Health. (20)
Meest waarschijnlijke werkingsmechanismen
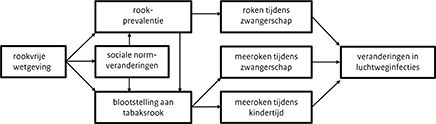
De link tussen rookvrije wetgeving en gezondheidsverbeteringen bij kinderen lijkt opmerkelijk, omdat de wetgeving zich specifiek richt op openbare ruimten, werkplekken en horecagelegenheden, waar jonge kinderen doorgaans weinig komen. Toch zien we zowel bij kinderen als volwassenen dat zij aanzienlijk minder meeroken na de invoering van rookvrije wetgeving. (9,21) Hoewel meeroken tijdens de zwangerschap niet specifiek is onderzocht, laten meerdere studies wel zien dat na het invoeren van een rookvrije wetgeving minder vrouwen roken tijdens de zwangerschap. (22, 23) Verder blijkt dat er minder mensen beginnen met roken en meer mensen stoppen met roken. (9,24,25) Ook maken meer mensen hun huis bewust rookvrij. (26-30) Deze bevindingen suggereren dat ook sociale normveranderingen bijdragen aan de gezondheidseffecten die we zien bij kinderen na de invoering van rookvrije wetgeving (figuur 1).
Figuur 1. De bijdrage van sociale normveranderingen aan de gezondheidseffecten bij kinderen na invoering van rookvrije wetgeving
Sterkere implementatie van MPOWER-maatregelen is nodig
Ondanks dat de meeste landen verbonden zijn aan het FCTC- kaderverdrag en de bijbehorende MPOWER-maatregelen, wordt momenteel ruim een derde van de wereldpopulatie nog niet beschermd door zelfs maar 1 MPOWER-maatregel op het hoogste niveau. (31) Het uitbreiden van tabaksontmoedigingsbeleid wereldwijd heeft daarmee groot potentieel om aanzienlijke gezondheidswinst te behalen bij zowel volwassenen als kinderen. Het is essentieel om toekomstig beleid te richten op het verder terugdringen van blootstelling aan tabaksrook, voornamelijk bij kinderen. Nieuwe maatregelen die rookvrije wetgeving uitbreiden naar schoolpleinen, speeltuinen, pretparken, en auto’s worden op verschillende plekken in de wereld al ingevoerd. In Nederland zijn er recente particuliere initiatieven voor rookvrije pretparken, kinderspeeltuinen en kinderboerderijen, maar dit is op beleidsniveau nog niet geregeld.
De Nederlandse situatie
Als het gaat om de uitgebreidheid van tabaksontmoedigingsbeleid loopt Nederland binnen Europa nog flink achter op landen als het Verenigd Koninkrijk, Ierland, en IJsland. (32) Zo wordt de wetgeving gericht op een rookvrije omgeving in Nederland gefaseerd ingevoerd. (inpandige rookruimtes zijn nog steeds toegestaan), is de vaart er wat uitgegaan in de loop der jaren en is de handhaving relatief beperkt in vergelijking met bijvoorbeeld het Verenigd Koninkrijk.
In eerder onderzoek bij volwassenen is aangetoond dat de gezondheidswinst van rookvrije wetgeving groter is naarmate deze uitgebreider wordt ingevoerd. (10) In een Nederlandse studie vonden we relatief beperkte verbeteringen in perinatale gezondheid na invoering van rookvrije wetgeving, in vergelijking met een soortgelijke studie in het Verenigd Koninkrijk. (33, 34) Mogelijk hangt dit samen met de minder strenge invoering en handhaving van de wetgeving in Nederland. In vervolgonderzoek zijn wij aan het verkennen of er veranderingen in het aantal luchtweginfecties, astma, en middenoorontstekingen bij kinderen zijn opgetreden na de invoering van de rookvrije wetgeving in Nederland.
Kennishiaten
Er is meer onderzoek nodig naar de impact van andere MPOWER-maatregelen dan alleen naar het effect van een rookvrije wetgeving op de gezondheid van kinderen.
Daarnaast is het belangrijk dat ook de gezondheidseffecten van nieuwe vormen van tabaksbeleid doorlopend worden geëvalueerd om zo beleidsmakers te kunnen informeren over de meest effectieve manieren om de volksgezondheid te beschermen tegen de schadelijke effecten van tabak.
De effecten van tabaksontmoedigingsbeleid moeten ook specifiek in lage- en middeninkomenslanden onderzocht worden. Bijna 80% van alle rokers wereldwijd woont in lage- en middeninkomenslanden, en deze landen ervaren hiermee de grootste aan tabak gerelateerde ziekte- en doodslast. (35) Het gebrek aan onderzoek naar de effecten van tabaksontmoedigingsbeleid op de gezondheid van kinderen in deze landen vormt momenteel een belangrijk kennishiaat.
Conclusie
Tabaksontmoedigingsbeleid, met name de invoering van wetgeving gericht op een rookvrije omgeving, is geassocieerd met een belangrijke afname van het aantal ernstige luchtweginfecties bij kinderen en heeft groot potentieel om de gezondheid van kinderen te verbeteren. De meerderheid van de wereldbevolking wordt momenteel nog onvoldoende beschermd door strenge tabaksontmoedigingsmaatregelen. Het is dus belangrijk dat landen, waaronder Nederland, haast maken met invoering van effectief tabaksontmoedigingsbeleid om de gevolgen van roken en meeroken aan te pakken. Verschillende landen werken in hun beleid al verder richting een eindspel voor tabak. (36) Het monitoren van de effectiviteit van nieuwe en van bestaande beleidsinitiatieven is nodig om beleidsmakers te informeren. Het is belangrijk dat beleidsmakers zich nadrukkelijk richten op het naleven van de afspraken in het FCTC-kaderverdrag.
Auteurs
T. Faber,1,2 J.P. Mackenbach,2 I.K. Reiss,1 J.V. Been,1,3
1. Afdeling Kindergeneeskunde, Divisie Neonatologie, Sophia Kinderziekenhuis – Erasmus MC (Erasmus University Medical Center), Rotterdam
2. Afdeling Maatschappelijke Gezondheidszorg, Erasmus MC, Rotterdam
3. Afdeling Verloskunde en Gynaecologie, Erasmus MC, Rotterdam
Correspondentie
- U.S. National Cancer Institute and World Health Organization. The economics of tobacco and tobacco control. National Cancer Institute tobacco control monograph 21. Department of Health and Human Services, National Institutes of Health, 2016. Available from: https://cancercontrol.cancer.gov/brp/tcrb/monographs/21/docs/m21_complete.pdf.
- RIVM. Volksgezondheidenzorg.info [Internet]. Bilthoven 2017 [cited 2017 may 19]. Available from: https://www.volksgezondheidenzorg.info/onderwerp/roken/cijfers-context/….
- Wagijo MA, Sheikh A, Duijts L, Been JV. Reducing tobacco smoking and smoke exposure to prevent preterm birth and its complications. Paediatr Respir Rev 2017; 22: 3–10.
- Faber T, Been JV, Reiss IK, Mackenbach JP, Sheikh A. Smoke-free legislation and child health. NPJ Prim Care Respir Med 2016; 26: 16067.
- Oberg M, Jaakkola MS (Multiple Sclerose), Woodward A, Peruga A, Pruss-Ustun A. Worldwide burden of disease from exposure to second-hand smoke: a retrospective analysis of data from 192 countries. Lancet 2011; 377(9760): 139–46.
- Feldman C, Anderson R. Cigarette smoking and mechanisms of susceptibility to infections of the respiratory tract and other organ systems. J Infect 2013; 67(3): 169–84.
- Garmendia J, Morey P, Bengoechea JA. Impact of cigarette smoke exposure on host-bacterial pathogen interactions. Eur Respir J 2012; 39(2): 467–77.
- Been JV, Lugtenberg MJ, Smets E, et al. Preterm birth and childhood wheezing disorders: a systematic review and meta-analysis. PLoS (Plos One) Med 2014; 11(1): e1001596.
- Hoffman SJ, Tan C. Overview of systematic reviews on the health-related effects of government tobacco control policies. BMC Public Health 2015; 15: 744.
- Tan CE (Conformité Européenne), Glantz SA. Association between smokefree legislation and hospitalizations for cardiac, cerebrovascular and respiratory diseases: a meta-analysis. Circulation 2012; 126(18): 2177–83.
- Been JV, Nurmatov UB, Cox B, Nawrot TS, van Schayck CP, Sheikh A. Effect of smoke-free legislation on perinatal and child health: a systematic review and meta-analysis. Lancet 2014; 383(9928): 1549–60.
- Been JV, Millett C, Lee JT, van Schayck CP, Sheikh A. Smoke-free legislation and childhood hospitalisations for respiratory tract infections. Eur Respir J 2015; 46(3): 697–706.
- Hawkins SS, Hristakeva S, Gottlieb M, Baum CF (Cystic Fibrosis). Reduction in emergency department visits for children's asthma, ear infections, and respiratory infections after the introduction of state smoke-free legislation. Prev Med 2016; 89: 278–85.
- Lee SL, Wong WH, Lau YL. Smoke-free legislation reduces hospital admissions for childhood lower respiratory tract infection. Tob Control 2016; 25(e2): e90–4.
- Vicedo-Cabrera AM, Röösli M, Radovanovic D, et al. Cardiorespiratory hospitalisation and mortality reductions after smoking bans in Switzerland. Swiss Med Wkly 2017; 146: w14381.
- Been JV, Szatkowski L, van Staa TP, et al. Smoke-free legislation and the incidence of paediatric respiratory infections and wheezing/asthma: interrupted time series analyses in the four UK (United Kingdom) nations. Sci Rep 2015; 5: 15246.
- Semple MG, Taylor-Robinson DC, Lane S, Smyth RL (richtlijn). Household tobacco smoke and admission weight predict severe bronchiolitis in infants independent of deprivation: prospective cohort study. PLoS One 2011; 6(7): e22425.
- Wilson KM, Pier JC, Wesgate SC, Cohen JM (Joint meeting), Blumkin AK. Secondhand tobacco smoke exposure and severity of influenza in hospitalized children. J Pediatr 2013; 162(1): 16–21.
- Been JV, Mackenbach JP, Millett C, Basu S, Sheikh A. Tobacco control policies and perinatal and child health: a systematic review and meta-analysis protocol. BMJ Open 2015; 5(9): e008398.
- Faber T, Kumar A, Mackenbach JP, et al. Effect of tobacco control policies on perinatal and child health: a systematic review and meta-analysis. Lancet Public Health 2017; S2468–2667(17): 30144–5 (in press).
- Frazer K, Callinan JE, McHugh J, et al. Legislative smoking bans for reducing harms from secondhand smoke exposure, smoking prevalence and tobacco consumption. Cochrane Database Syst Rev 2016; 2: cd005992.
- Bartholomew KS, Abouk R. The effect of local smokefree regulations on birth outcomes and prenatal smoking. Matern Child Health J 2016; 20(7): 1526–38.
- Mackay DF (dengue fever), Nelson SM, Haw SJ, Pell JP. Impact of Scotland's smoke-free legislation on pregnancy complications: retrospective cohort study. PLoS Med 2012; 9(3): e1001175.
- Katikireddi SV, Der G, Roberts C, Haw S. Has childhood smoking reduced following smoke-free public places legislation? A segmented regression analysis of cross-sectional UK school-based surveys. Nicotine Tob Res 2016; 18(7): 1670–4.
- Shang C. The effect of smoke-free air law in bars on smoking initiation and relapse among teenagers and young adults. Int J Environ Res Public Health 2015; 12(1): 504–20.
- Cheng KW, Glantz SA, Lightwood JM. Association between smokefree laws and voluntary smokefree-home rules. Am J Prev Med 2011; 41(6): 566–72.
- Lee JT, Glantz SA, Millett C. Effect of smoke-free legislation on adult smoking behaviour in England in the 18 months following implementation. PLoS One 2011; 6(6): e20933.
- Mons U, Nagelhout GE, Allwright S, et al. Impact of national smoke-free legislation on home smoking bans: findings from the International Tobacco Control Policy Evaluation Project Europe Surveys. Tob Control 2013; 22(e1): e2–9.
- Moore GF, Moore L, Littlecott HJ, et al. Prevalence of smoking restrictions and child exposure to secondhand smoke in cars and homes: a repeated cross-sectional survey of children aged 10-11 years in Wales. BMJ Open 2015; 5(1): e006914.
- Nazar GP (general practitioner), Lee JT, Glantz SA, Arora M, Pearce N, Millett C. Association between being employed in a smoke-free workplace and living in a smoke-free home: evidence from 15 low and middle income countries. Prev Med 2014; 59: 47–53.
- WHO (World Health Organization). WHO report on the global tobacco epidemic, 2017. Monitoring tobacco use and prevention policies. Geneva: World Health Organization, 2017. Available from: http://www.who.int/tobacco/global_report/2017/en/.
- Joossens L, Raw M. The tobacco control scale 2016 in Europe. Association of European Cancer Leagues, 2017. Available from: http://www.tobaccocontrolscale.org/wp-content/uploads/2017/03/TCS-2016-in-Europe-COMPLETE-LoRes.pdf.
- Been JV, Mackay DF, Millett C, Pell JP, van Schayck OCP, Sheikh A. Impact of smoke-free legislation on perinatal and infant mortality: a national quasi-experimental study. Sci Rep 2015; 5: 13020.
- Peelen MJ, Sheikh A, Kok M, et al. Tobacco control policies and perinatal health: a national quasi-experimental study. Sci Rep 2016; 6: 23907.
- GBD (Global Burden of Disease) 2015 Tobacco Collaborators. Smoking prevalence and attributable disease burden in 195 countries and territories, 1990-2015: a systematic analysis from the Global Burden of Disease Study 2015. Lancet 2017; doi: http://dx.doi.org/10.1016/S0140-6736(17)30819-X.
- Mackenbach JP. Een eindspel tegen tabak? Ned Tijdschr Geneeskd 2013; 157(1): A5850.
- Jones LL, Hashim A, McKeever T, Cook DG (directeur-generaal), Britton J, Leonardi-Bee J. Parental and household smoking and the increased risk of bronchitis, bronchiolitis and other lower respiratory infections in infancy: systematic review and meta-analysis. Respir Res 2011; 12: 5.
- Jones LL, Hassanien A, Cook DG, Britton J, Leonardi-Bee J. Parental smoking and the risk of middle ear disease in children: a systematic review and meta-analysis. Arch Pediatr Adolesc Med 2012; 166(1): 18–27.