Infectieziekten Bulletin - januari 2017
Auteurs: A. Verhaegh-Haasnoot, C.D.J. den Heijer, V.H. Hackert
Infectieziekten Bulletin, jaargang 28, nummer 1, januari 2017
Op maandag 8 augustus 2016 belden een huisarts en een kinderarts de (Gemeentelijke Gezondheidsdienst) over een reisgezelschap van jongeren van 16-18 jaar, waarvan minstens 7 de afgelopen 24 uur ziek waren geworden. De voornaamste klachten waren: koorts oplopend tot 39 graden, hoofdpijn, buikpijn, buikkrampen en waterdunne diarree. Meer informatie was nog niet beschikbaar. Op internet stond hun reisverslag: zij waren voor vrijwilligerswerk 3 weken in Tanzania geweest waar zij een waterleiding hadden aangelegd. Op vrijdag 5 augustus keerden ze terug naar Nederland. De moeder van de indexpatiënt kon, nadat er via WhatsApp een groepsgesprek was geweest met de jongeren en hun ouders, de GGD vertellen dat de groep bestond uit 20 jongeren en 4 volwassen begeleiders. Hiervan waren 11 jongeren ziek geworden, allen binnen 2 dagen. De begeleiders hadden nog geen gezondheidsklachten. Hierna trad een van de begeleiders op als contactpersoon voor de GGD.
Tijdens de reis at het gezelschap steeds samen. De maaltijden werden bereid door hun eigen kok, behalve de laatste dag. De dag voor vertrek uit Tanzania aten zij in een restaurant in Dar es Salaam. Dit restaurant had, tegen afspraken in, ook een buffet met vers fruit en salades klaargezet.
Methode
Vanwege het ziektebeeld en de geringe spreiding van de eerste ziektedagen werd gedacht aan een aan voedsel gerelateerde uitbraak en als besmettingsbron een recent genuttigde maaltijd. De GGD stelde daarom een voedselvragenlijst op die vooral gericht was op het verkrijgen van informatie over de laatste reisdag en de maaltijd in het restaurant. Het vliegtuig was ook een mogelijke bron van besmetting, maar hiervoor waren uiteindelijk geen andere aanwijzingen. De vragenlijst werd nog dezelfde dag door de begeleider/contactpersoon via WhatsApp verstuurd. De respons was hoog en snel: binnen 36 uur waren 23 van de
24 vragenlijsten ingevuld en geretourneerd (Tabel 1). Ook degenen die op dat moment op vakantie in het buitenland waren gaven gehoor aan het verzoek om de vragenlijst in te vullen. Slechts een van de reizigers was niet te bereiken.
Bij 3 personen werd door de huisarts of specialist diagnostiek ingezet. Ook werden 1 dag na de melding door de GGD, fecesmonsters verzameld van 3 anderen die op dat moment nog ziek waren. Alle fecesmonsters werden na overleg met de dienstdoende arts-microbioloog met (polymerase chain reaction) (polymerase chain reaction) en kweek onderzocht op veel voorkomende verwekkers van gastro-enteritis. Verder werd getest op Vibrio cholera vanwege het werk dat de jongeren hadden gedaan aan de waterleidingen en het feit dat er recent cholera-uitbraken waren geweest in Tanzania. (1) De indexpatiënt werd ook getest op malaria en Legionella; beide uitslagen waren negatief.
Resultaten
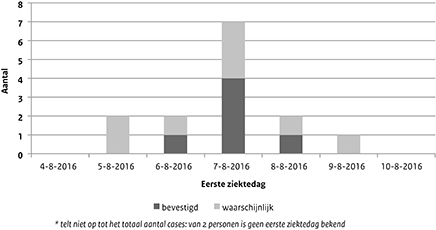
Na terugkomst in Nederland op vrijdag 5 augustus, kregen 15 van 20 jongeren (attack rate: 75%) en 1 van 4 begeleiders (attack rate: 25%) van het reisgezelschap binnen enkele dagen gastro-enteritis. De meesten werden ziek op 7 augustus (Figuur 1). Er zijn geen secundaire ziektegevallen vastgesteld.
De GGD onderzocht alleen de deelnemers van het reisgezelschap die koorts en/of diarree hadden gekregen kort na terugkomst in Nederland (casusdefinitie). ‘Waarschijnlijke cases' waren cases waarbij geen laboratoriumonderzoek verricht is, bij ‘bevestigde cases' was dit wel het geval en waren de uitslagen positief.
Bij 6 patiënten werd diagnostiek ingezet, allen testten met PCR positief voor Campylobacter jejuni. Een patiënt testte ook positief voor adeno/rotavirus (combinatietest). Er werden geen andere verwekkers gevonden. Besmettingen met Campylobacter jejuni kunnen worden opgelopen door bijvoorbeeld het eten van onvoldoende gegaard vlees.
Uit de ingevulde vragenlijsten bleek dat de consumptie van fruit (watermeloen) een potentiële bron was. Maar onvoldoende keuken- of handhygiëne had ook tot de besmetting kunnen leiden, via water of kip. Omdat het niet mogelijk was om voedselrestanten te onderzoeken, kon de besmettingsbron niet worden vastgesteld.
Conclusie
De gastro-enteritis onder de jongeren en hun begeleiders na de Tanzaniareis was veroorzaakt door een infectie met Campylobacter jejuni. Drie dagen na de eerste melding aan de GGD kon de ziekteverwekker en een van de vermoedelijke bronnen worden aangetoond. Het is essentieel om na een melding van een infectieziekte-uitbraak snel te starten met bron- en contactonderzoek. Bij deze uitbraak kon meteen contact gelegd worden met de reizigers via de bestaande WhatsApp-groep van hun ouders. De vragenlijst kon op deze wijze meteen verspreid en makkelijk geretourneerd worden, ook door personen die in het buitenland waren. Hierdoor was er een hoge respons en was de kans op recall bias minder groot. Een dag na de melding had al meer dan de helft van de deelnemers de vragenlijst ingevuld geretourneerd. Ook waren de eerste uitslagen van de PCR-bepalingen op feces al bekend.
De GGD overwoog nog om via de WhatsApp-groep vragen van de deelnemers te gaan beantwoorden. Hier zag de GGD van af, omdat zij veel vragen verwachtte en het beantwoorden te veel tijd zou gaan kosten. Verder wilde de GGD het werktelefoonnummer van de arts/verpleegkundige infectieziekten niet vrijgeven. Het contact met de begeleider van de groep verliep goed. Na afloop bleek dat binnen de WhatsApp-groep toch geruchten rondgingen. Er werd bijvoorbeeld beweerd dat een van de jongeren met een wondje aan de knie de bron van besmetting zou zijn. Het verdient dan ook aanbeveling om bij een volgende vergelijkbare uitbraak weer direct contact met de betrokkenen via WhatsApp te overwegen.
Auteurs
A. Verhaegh-Haasnoot, C.D.J. den Heijer, V.H. Hackert, Afdeling Seksuele Gezondheid, Infectieziekten en Milieu, GGD Zuid-Limburg
Correspondentie
De auteurs bedanken de medewerkers van de afdeling Medische microbiologie van het Zuyderland Ziekenhuis Heerlen voor de snelle uitvoering van de diagnostiek.
- Cholera – United Republic of Tanzania: World Health Organization; 2016 [updated 22-04-2016; cited 2016 15-08-2016]. Available from: http://www.who.int/csr/don/22-april-2016-cholera-tanzania/en/.