Er bestaat in Nederland een laboratoriumsurveillance voor Listeria monocytogenes-infecties sinds 2005 en een aangifteplicht sinds 2008. Daarnaast onderzoekt de Nederlandse Voedsel en Waren Autoriteit (NVWA) jaarlijks diverse soorten risicovolle voedingsmiddelen op L. monocytogenes. In 2012 werden 77 patiënten gerapporteerd, waaronder 6 zwangere vrouwen (8%). Acht volwassenen overleden (14%). De incidentie in 2012 was 4,5 ziektegevallen per miljoen inwoners (2006-2011: 3,2 – 5,2 per miljoen). De meest voorkomende ziektebeelden in 2012 waren sepsis (29%), maagdarminfectie (22%), meningitis (12%) en longontsteking (12%). Vooral patiënten met ernstig onderliggend lijden, met name kanker, immuunstoornissen en gebruik van immunosuppressiva of maagzuurremmers liepen risico op het ontwikkelen van listeriose. Als mogelijke bronnen van infectie werd consumptie van worst, kip- of kalkoenvleeswaren, haring en zachte kazen het meest door de patiënten genoemd. Bij patiënten werden isolaten met serotypen 4b (44%), 1/2a (31%) en 1/2b (16%) het meest aangetroffen, en in voedsel het meest isolaten met serotypen 1/2a (69%), gevolgd door 1/2b (21%) en 3a (7%).
ib januari 2014
Auteurs: I.H.M. Friesema, W.K. van der Zwaluw , D.W. Noterman, E.G. Biesta-Peter, A. van der End, L. Spanjaar en W. van Pel
Infectieziekten Bulletin, jaargang 25, nummer 1, januari 2014
Inleiding
Listeria monocytogenes is een bacterie die voornamelijk ziekte (listeriose) veroorzaakt bij ouderen en mensen met een lage weerstand. Daarnaast worden infecties gevonden bij pasgeboren baby’s en zwangere vrouwen. Listeriose wordt gekenmerkt door onder andere gastro-enteritis, maar kan ook sepsis en meningitis veroorzaken waaraan de patiënt kan overlijden. (1-3) Bij zwangere vrouwen verloopt een Listeria-infectie meestal asymptomatisch of geeft een mild, griepachtig ziektebeeld, maar de infectie kan leiden tot spontane abortus, doodgeboorte of vroeggeboorte of ernstige ziekte van de baby na de geboorte. (2-5) Voedsel is de belangrijkste bron van besmetting. De verscheidenheid aan voedselproducten, de vaak lange houdbaarheid van producten en de lange incubatietijd maken het lastig om de bron te identificeren. (6-8)
Er bestaat in Nederland een laboratoriumsurveillance voor L. monocytogenes sinds 2005 en een aangifteplicht sinds 2008. Daarnaast worden door de (Nederlandse Voedsel- en Warenautoriteit) jaarlijks diverse soorten risicovolle voedingsmiddelen op L. monocytogenes onderzocht. In deze rapportage presenteren we de resultaten van 2012 en vergelijken we dit met voorgaande jaren.
Methode
Volgens de Wet Publieke Gezondheid (2008) is listeriose meldingsplichtig wanneer L. monocytogenes is geïsoleerd uit feces, bloed of liquor of (in geval van een zwangerschap) uit materiaal van een foetus, doodgeboren baby, pasgeboren baby of de moeder. Medisch microbiologische laboratoria dienen elke positieve kweek van L. monocytogenes te melden aan de regionale (Gemeentelijke Gezondheidsdienst). De GGD’en nemen vervolgens contact op met de patiënt of naasten van de patiënt en nemen een korte standaard vragenlijst af over medische achtergrond, klinisch beloop en blootstelling aan mogelijke risicofactoren in de 30 dagen voor het begin van de klachten. Deze gegevens worden via de webapplicatie Osiris geregistreerd bij het RIVM.
Sinds juli 2008 wordt elke 4 maanden een lijst met vragen naar telkens een nieuwe aselecte steekproef van controlepersonen gestuurd. Deze vragenlijst is vergelijkbaar met de standaard vragenlijst voor de patiënt. De adressen zijn afkomstig uit de gemeentelijke basisadministraties (GBA) van gemeenten verspreid over Nederland. In 2012 zijn er 3 zendingen (maart, juli, november) geweest; in totaal zijn 366 controlevragenlijsten teruggekomen (respons 36,0%). Vanwege de leeftijdsverdeling van de patiëntengroep zijn alleen personen van 25 jaar en ouder in de analyse betrokken. Van de controlepersonen bleven er op basis van deze leeftijdsgrens 318 vragenlijsten over voor vergelijking met de vragenlijsten van de patiënten met listeriose.
Daarnaast wordt de laboratoria gevraagd Listeria-isolaten van patiënten met meningitis of sepsis te sturen naar het Nederlands Referentielaboratorium voor Bacteriële Meningitis (NRBM), waarna het (Nederlands Referentielaboratorium voor Bacteri?le Meningitis) de stammen, na eigen typering, doorstuurt naar het RIVM. Isolaten van patiënten met andere klinische verschijnselen van listeriose kunnen door de laboratoria rechtstreeks naar het RIVM worden gestuurd. Op het RIVM worden de isolaten getypeerd met sera en pulsed-field gelelectroforese (PFGE). (9) Op basis van beide typeringen kan gezocht worden naar clusters. Clusteranalyse van de bandenpatronen wordt uitgevoerd met het softwarepakket BioNumerics® (Applied Maths, Sint-Martens-Laten, België) met als doel het identificeren van epidemiologisch gerelateerde patiënten en de bron van infectie. Isolaten met minimaal 85% overeenkomstige fragmenten bij gebruik van het restrictie-enzym Asc-I worden ingedeeld in dezelfde Asc-I-groep en bij 100% identieke fragmenten krijgen deze isolaten ook hetzelfde Asc-I-type. Verder worden isolaten met tenminste 95% overeenkomstige fragmenten bij gebruik van het restrictie-enzym Apa-I in hetzelfde Apa-I-cluster ingedeeld. Isolaten met hetzelfde Asc-I-type en/of in dezelfde Apa-I-cluster worden beschouwd als nauw verwante stammen. Isolaten die alleen in dezelfde Asc-I-groep zitten kunnen worden beschouwd als mogelijk verwante stammen.
De NVWA onderzoekt jaarlijks diverse soorten risicovolle voedingsmiddelen op L. monocytogenes in het kader van wetshandhaving en naar aanleiding van meldingen van voedselinfecties en klachtenonderzoek. Volgens verordening 2073 van de Europse Unie mag er in producten waarin Listeria kan groeien niet meer dan 100 (colony-forming units per gram) voorkomen tijdens de houdbaarheid van het product. Ready-to-eatproducten (RTE) bestemd voor kinderen en medische doeleinden mogen geen Listeria bevatten. Producten die niet aan deze norm voldoen dienen van de markt te worden gehaald. De voedselisolaten worden getypeerd met behulp van sera en klassieke polymerase chain reaction (PCR) en op basis van (pulsed-field gel electroforese) (Pulsed field gel electrophoresis) vergeleken met de patiëntisolaten om bronnen en patiënten aan elkaar te kunnen koppelen.
Resultaten
Aantal gerapporteerde patiënten en klinisch beeld
In 2012 werden 77 patiënten gerapporteerd met een infectie met L. monocytogenes. Dit komt overeen met een incidentie van 4,5 patiënten per miljoen inwoners. (Tabel 1) Via Osiris werden 68 patiënten gemeld (van 53 werd ook een isolaat naar het NRBM of RIVM gestuurd) en van 9 patiënten werd alleen een isolaat ingestuurd.
Tabel 1 Aantal patiënten met een L. monocytogenes-infectie met bijbehorende incidentie, 2005-2012 (klik op de afbeelding voor een vergrote weergave)
Van 57 patiënten waarvan het beloop van de infectie bekend was, overleden 8 (14%) in de leeftijd tussen 61 en 83 jaar, mediaan 73 jaar. De mediane leeftijd van alle patiënten was 72 jaar (1-94 jaar), 87% was 50 jaar of ouder en 58% van de patiënten was man. Onder de patiënten jonger dan 50 jaar (n=10) waren 9 vrouwen, waarvan 6 zwangere vrouwen, en er was 1 patiënt waarvan het geslacht niet vermeld was. Boven de 50 jaar was de incidentie hoger onder mannen dan onder vrouwen. (Figuur 1) Een vergelijkbaar incidentiepatroon werd ook gezien in de jaren 2009-2011. Sepsis (29%) was het meest voorkomende ziektebeeld, gevolgd door maagdarminfectie (22%), meningitis (12%) en longontsteking (12%). Encefalitis (6%) kwam minder vaak voor en endocarditis werd in 2012 niet gemeld.
Zes patiënten (8%) waren zwanger ten tijde van de Listeria-infectie: alle baby’s werden levend geboren. Van 2 baby’s is bekend dat ze prematuur waren en 2 baby’s ontwikkelden sepsis. Vier zwangere patiënten hadden geen of milde klachten gehad, onder andere koorts, één vrouw kreeg sepsis en van één vrouw is de diagnose onbekend. Geen van de 5 zwangere patiënten waarvan de gegevens bekend waren, had onderliggend lijden of gebruikte immunosuppresiva of maagzuurremmers.
Figuur 1 Incidentie van listeriose in 2012, naar leeftijdsgroep en geslacht (zwangerschapsgerelateerd onder leeftijd van de moeder)
Gegevens over risicofactoren
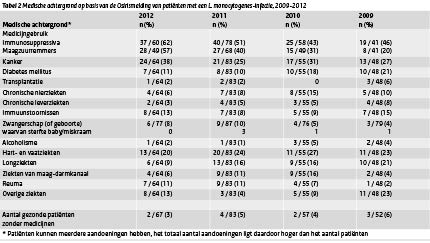
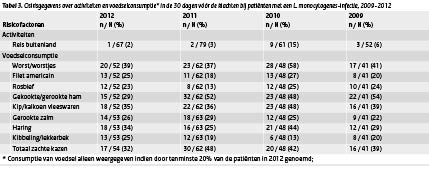
Het aantal patiënten dat immunosuppressiva (62%) of maagzuurremmers (57%) gebruikt, lijkt te stijgen ten opzichte van de voorgaande jaren. (Tabel 2) Voor het eerst gebruikt meer dan de helft van de patiënten medicijnen uit beide groepen. Kanker (38%) en hart- en vaatziekten (20%) waren de meest voorkomende onderliggende ziekten. Het aantal patiënten met longziekten (9%) of maagdarmziekten (6%) is in 2012 lager dan in de voorgaande jaren. Twee patiënten (3%) waren voorheen gezond en gebruikten geen immunosuppressiva of maagzuurremmers. De sterkste risicofactoren voor het krijgen van listeriose, gecorrigeerd voor leeftijd en geslacht, waren gebruik van immunosuppressiva (odds ratio (OR) 104,1; 95% betrouwbaarheidsinterval (BI) 33,9-320,1) en het hebben van kanker (OR 32,7; BI 11,1-96,6). Andere risicofactoren waren gebruik van maagzuurremmers (OR 11,5; BI 5,4-24,4), en het hebben van immuunstoornissen (OR 9,8; BI 2,6-36,3). Van de risicoproducten werden worst (39%), kip- of kalkoenvleeswaren (35%), haring (34%) en zachte kazen (32%) het meest genoemd. In tegenstelling tot voorgaande jaren werd geen van de producten door meer dan de helft van de patiënten gegeten. (Tabel 3) Het grootste verschil in consumptie is te zien voor gekookte of gerookte ham dat in 2012 door 29% van de patiënten gemeld werd ten opzichte van ongeveer de helft van de patiënten in de voorgaande jaren. Filet américain en rosbief zitten in 2012 weer boven de 20%, terwijl consumptie van paté verder gedaald is van 22-23% in 2009-2010, 16% in 2011, naar 10% in 2012. De patiënten aten alle nagevraagde voedselproducten minder of even vaak als de controles.
Tabel 2 Medische achtergrond op basis van de Osirismelding van patiënten met een L. monocytogenes-infectie, 2009-2012 (klik op de afbeelding voor een vergrote weergave)
* Patiënten kunnen meerdere aandoeningen hebben, het totaal aantal aandoeningen ligt daardoor hoger dan het aantal patiënten
Serotypering van patiënt- en voedselisolaten
Het NRBM en RIVM ontvingen isolaten van 62 patiënten voor bevestiging en nadere typering. Het waren voornamelijk isolaten uit bloed (79%) en liquor (10%). De meeste patiënten bleken geïnfecteerd met L. monocytogenes serotype 4b (44%). Daarnaast werd bij 31% van de patiënten serotype 1/2a, bij 16% serotype 1/2b, bij 8% serotype 1/2c en tenslotte bij 1 patiënt serotype 3b gevonden.
In 2012 testte de NVWA 2172 voedselmonsters op L. monocytogenes waarbij een deel van de monsters meerdere malen getest werd (zowel kwalitatief als kwantitatief). In totaal werden 2856 testen uitgevoerd. De 29 positieve monsters kwamen uit 3 voedselgroepen: vis (777 monsters, 20 positief), vleesvervangers (288 monsters, 8 positief) en vlees (51 monsters, 1 positief). Binnen de visproducten werd zalm het meest onderzocht, gevolgd door makreel en forel; zalm was daarbij –absoluut en relatief– het vaakst positief. De onderzochte vleesproducten waren voornamelijk gemaakt van rauw vlees, zoals filet américain, ossenworst en carpaccio. Overige producten die onderzocht werden, maar geen positieve monsters opleverden waren voorgesneden groenten (625 monsters), kazen (201 monsters), voorgesneden vruchten (129 monsters), tofu / tahoe / tempe (61 monsters), humus / tahin / sesamzaadproducten (29 monsters) en overig producten (11 monsters). Van de 29 positieve monsters is ook het serotype bepaald, met 1/2a (69%; 17x vis, 2x vleesvervangers, 1x vlees) als belangrijkste serotype, gevolgd door serotypes 1/2b (21%; 5x vleesvervangers, 1x vis), 3a (7%; 2x vis), en 1/2c (3%; 1x vis).
Clusteranalyse
Van de isolaten van 55 patiënten en van 29 positieve voedselproducten was een PFGE beschikbaar. Er werden 7 patiëntclusters geïdentificeerd met in totaal 19 patiënten (4 clusters van 2 patiënten, 2 clusters van 3 patiënten en 1 cluster van 5 personen). Vier van deze 7PFGE-patronen vormden ook patiëntclusters in 2011 (2-6 patiënten per cluster), 2 PFGE-patronen waren in 2011 elk bij 1 patiënt gedetecteerd en het laatste PFGE-patroon dat in 2012 betrokken was bij een patiëntcluster met 3 patiënten, is niet gezien in 2011. Binnen de voedselproducten werden 14 PFGE-clusters geïdentificeerd, waarbij 1 cluster 2 serotypes bevatte (1/2a, 4 producten & 3a, 2 producten). Daarnaast waren er 3 overeenkomsten tussen patiëntisolaten en voedselisolaten.
Geen van de patiëntclusters leek regionaal geclusterd te zijn en bij 4 clusters zat er minimaal 1 maand tussen de eerste ziektedagen. Bij 1 cluster van 2 patiënten zat er 10 dagen tussen eerste ziektedag en bij een ander cluster van 3 patiënten tussen de eerste en tweede patiënt 6 maanden en tussen de tweede en derde patiënt 10 dagen; bij beide clusters was er geen aanwijzing voor een gezamenlijke voedselbron. Het laatste cluster bestond uit 2 patiënten die rond juni ziek zijn geworden en 1 patiënt die eind november ziek werd. In dit cluster is een overeenkomstig PFGE-patroon gezien van een isolaat afkomstig van gerookte forelfilet, getest in oktober. Van de eerste 2 patiënten in dit cluster was geen voedselanamnese beschikbaar, de patiënt uit november had geen vis gegeten. Tenslotte was er nog tweemaal een link tussen voedselproducten en een patiënt. Bij de eerste patiënt, uit augustus, was hetzelfde serotype en PFGE-patroon gevonden in gerookte zalm (bemonsterd in augustus en december), gerookte makreel (oktober) en gerookte forelfilet (oktober). Hetzelfde PFGE-patroon, maar een ander serotype, 3a in plaats van 1/2a, was ook in februari en augustus in gerookte zalm aangetroffen. Helaas was er geen informatie beschikbaar over wat deze patiënt had gegeten. Bij de tweede link was er een overeenkomst in PFGE en serotype (1/2b) tussen vegetarische roerbak shoarma, bemonsterd in juni en juli, en een patiënt met een eerste ziektedag in september. Omdat naar dit voedselproduct niet wordt gevraagd bij patiënten is het onbekend of de betreffende patiënt dit product gegeten heeft.
Tabel 3 Osirisgegevens over activiteiten en voedselconsumptie* in de 30 dagen vóór de klachten bij patiënten met een L. monocytogenes-infectie, 2009-2012 (klik op de afbeelding voor een vergrote weergave)
* Consumptie van voedsel alleen weergegeven indien door tenminste 20% van de patiënten in 2012 genoemd
Discussie
Na een piek in de incidentie van gerapporteerde listeriose in 2011 met 5,2 patiënten per miljoen inwoners, is de incidentie in 2012 met 4,5 patiënten vergelijkbaar met de periode 2006-2010 (3,2 – 4,8 per miljoen). (10) De incidentie varieert per leeftijdsgroep en geslacht, de incidentie onder mannen ouder dan 65 jaar is het hoogst. Dit patroon werd in 2010 gemiddeld genomen in heel Europa gezien. (11) De algemene incidentie tussen 2006 en 2010 lag in Europa tussen 3,3 en 3,7 patiënten per miljoen inwoners. In de Verenigde Staten was de gemiddelde incidentie 2,9 per miljoen inwoners over 2009-2011, met de hoogste incidentie onder de 65-plussers en een sterftepercentage van 21%. (12) In Nederland varieerde het sterftepercentage tussen 5% (2011) en 31% (2006), en was 14% in 2012.
In 2012 was 8% van de listeriosepatiënten zwangere vrouwen. Over de periode 2005-2011 was dit gemiddeld 7%, variërend tussen 2% (2008) en 10% (2011). Voor zover bekend is geen van de 6 baby’s in 2012 overleden, wel werden in ieder geval 2 baby’s te vroeg geboren en ontwikkelden 2 andere baby’s sepsis. In een onderzoek naar kennis en risicogedrag wat betreft toxoplasmose, listeriose en cytomegalovirus (CMV) vulden 1097 zwangere vrouwen hierover eind 2010 een vragenlijst in. (13) Van deze zwangere vrouwen had 62% iets gehoord, gelezen of gezien over listeriose. Minder dan de helft (39%) meldde dat ze deze informatie vanuit de gezondheidszorg had gekregen, 36% had de informatie van internet en 30% uit krant, boek of tijdschrift. Acht procent van de vrouwen had tijdens de zwangerschap ongepasteuriseerde melkproducten gegeten en 40% gebruiksklare producten. Het lijkt er dus op dat voorlichting gericht op bewustwording en dieetadviezen, onder andere door de verloskundige, verbeterd kan worden, maar dat daarnaast goede informatie beschikbaar moet zijn via andere kanalen zoals het internet. Voor de andere risicogroepen voor listeriose is niet bekend hoe het staat met de kennis over en het risicogedrag ten aanzien van listeriose. Echter, de informatiekanalen zullen in meer of mindere mate hetzelfde zijn, dus ook hier moet er aandacht zijn voor voorlichting en dieetadviezen via de gezondheidszorg evenals beschikbaarheid van informatie via onder andere het internet. Op bijvoorbeeld de internetsite van het voedingscentrum (http://www.voedingscentrum.nl/encyclopedie/listeria.aspx) is dergelijke informatie te vinden.
De NVWA heeft in 2012 een groot aantal monsters uit vis, vlees, vegetarische producten, kazen en voorgesneden groente en fruit onderzocht. Zalm, voornamelijk gerookte zalm, bleek daarbij het vaakst besmet met L. monocytogenes. Vegetarische producten werden in 2012 voor het eerst meegenomen in de monitoring van de NVWA. Op basis van deze resultaten zal bekeken moeten worden of vegetarische producten opgenomen dienen te worden in de anamnese.Ondanks dat er 3 keer een overeenkomstig PFGE-patroon tussen voedselisolaten en patiëntisolaten werd gevonden, kon niet met zekerheid worden vastgesteld dat het betreffende voedselproduct ook daadwerkelijk zieke had veroorzaakt. Vergelijking van de 7 PFGE-patronen betrokken bij patiëntclusters in 2012 met de PFGE-patronen die in 2011 waren geïdentificeerd, liet zien dat 6 van deze 7 patronen ook in 2011 gecirculeerd hadden. Deze stammen representeren vermoedelijk een stabiele kloon die in staat is om succesvol te overleven onder verschillende omstandigheden.
Sinds december 2008 is listeriose meldingsplichtig. Naast deze officiële meldingen worden de stammen voor typering naar het NRBM of RIVM gestuurd. Het percentage stammen dat niet vergezeld ging van een officiële melding daalde van 30% in 2009 naar 5% in 2011, maar steeg in 2012 naar 12%. De 9 betreffende isolaten kwamen van 7 verschillende laboratoria. Vier laboratoria (6 patiënten) lieten weten dat het inderdaad meldingsplichtige listeriosebesmettingen waren, maar dat er binnen het laboratorium iets mis was gegaan in het meldingsproces. Voor de overige 3 patiënten is geen antwoord verkregen.
Alle GGD’en en medisch microbiologische laboratoria worden hartelijk bedankt voor hun medewerking bij de verzameling van de patiëntgegevens en het insturen van isolaten, alsook alle patiënten voor hun medewerking bij het beantwoorden van de vragen onder vaak moeilijke omstandigheden. Ook de personen die de controlevragenlijst hebben ingevuld danken wij voor hun inzet. Tenslotte bedanken we de personen binnen hetRIVM (met name Sjoerd Kuiling, Henny Maas en Max Heck) en de NVWA (in het bijzonder Carolien van Heerwaarden, Ans Zwartkruis, Joop de Baaij en Elke Tiggeloven) voor hun werk aan de isolatie en typering van Listeria monocytogenes.
Auteurs
I.H.M. Friesema1, W.K. van der Zwaluw 1, D.W. Noterman 1, E.G. Biesta-Peter 2, A. van der End 3, L. Spanjaar 3 en W. van Pel 1
1. Centrum Infectieziektebestrijding, Epidemiologie en Surveillance, RIVM, Bilthoven
2. Nederlandse Voedsel en Waren Autoriteit
3. Afdeling Medische Microbiologie, Nederlands Referentielaboratorium voor Bacteriële Meningitis, Academisch Medisch Centrum, Amsterdam
Correspondentie:
- Doganay M. Listeriosis: Clinical presentation. FEMS Immunol Med Microbiol 2003; 35: 173-5.
- Kasper S, Huhulescu S, Auer B, et al. Epidemiology of listeriosis in Austria. Wiener Klinische Wochenschrift 2009; 121: 113-9.
- Todd (Elektronisch cli?ntendossier), Notermans S. Surveillance of listeriosis and its causative pathogen, Listeria monocytogenes. Food Control 2011; 22: 1484-90.
- Benshushan A, Tsafrir A, Arbel R, Rahav G, Ariel I, Rojansky N. Listeria infection during pregnancy: A 10 year experience. Isr Med Assoc J 2002; 4: 776-80.
- Swaminathan B, Gerner-Smidt P. The epidemiology of human listeriosis. Microbes Infect 2007; 9: 1236-43.
- Mammina C, Parisi A, Guaita A, et al. Enhanced surveillance of invasive listeriosis in the Lombardy region, Italy, in the years 2006-2010 reveals major clones and an increase in serotype 1/2a. BMC Infect Dis 2013; 13: 152.
- Little CL, Sagoo SK, Gillespie IA, Grant K, McLauchlin J. Prevalence and level of Listeria monocytogenes and other Listeria species in selected retail ready-to-eat foods in the United Kingdom. J Food Prot 2009; 72: 1869-77.
- Goulet V, King LA, Vaillant V, de Valk H. What is the incubation period for listeriosis? BMC Infect Dis 2013; 13: 11.
- International P. One-Day (24-28 h) Standardized Laboratory Protocol for Molecular Subtyping of Listeria monocytogenes by Pulsed Field Gel Electrophoresis (PFGE). 2009. (http://www.pulsenetinternational.org/protocols/Pages/default.aspx). (Accessed 6 November 2012 2012).
- Friesema IHM, van der Zwaluw WK, Notermans DW, et al. Surveillance van Listeria monocytogenes in Nederland, 2011. Infectieziekten Bulletin 2013; 24: 84-8.
- European Centre for Disease Prevention and Control. Annual Epidemiological Report 2012. Reporting on 2010 surveillance data and 2011 epidemic intelligence data. Stockholm: European Centre for Disease Prevention and Control, 2013.
- Vital signs: listeria illnesses, deaths, and outbreaks - United States, 2009-2011. (Morbidity and Mortality Weekly Report) Morb Mortal Wkly Rep 2013; 62: 448-52.
- Pereboom MT, Mannien J, Spelten ER, Schellevis FG, Hutton EK. Observational study to assess pregnant women’s knowledge and behaviour to prevent toxoplasmosis, listeriosis and cytomegalovirus. BMC pregnancy and childbirth 2013; 13: 98.