
De monitoring van listeriose in Nederland is gestart in 2005 met een laboratoriumsurveillance. Sinds december 2008 is de ziekte meldingsplichtig.
Infectieziekten Bulletin - december 2020
Auteurs: I.H.M. Friesema, S. Kuiling, B.A. Wullings, M. van der Voort, P.H. in ‘t Veld, M.J.C. van den Beld, N.M. van Sorge, W. Freudenburg-de Graaf, E. Franz
Infectieziekten Bulletin, jaargang 31, nummer 3, december 2020
In 2019 is het hoogste aantal patiënten sinds 2005 geregistreerd: 117, waarvan 15 volwassenen zijn overleden ten gevolge van de infectie. Vrijwel alle listeriosepatiënten hadden ernstige onderliggende ziekten en/of gebruikten immunosuppressiva en/of maagzuurremmers. Daarnaast waren er 4 zwangere vrouwen. De meest opvallende bevinding in 2019 was de detectie van een meerjarige landelijke uitbraak (35 zieken tussen 1 januari 2017 en 31 augustus 2019, waarvan 21 in 2019) geassocieerd met vleeswaren afkomstig van 1 specifiek bedrijf. Daarnaast meldden opvallend veel patiënten (20%) met listeriose de consumptie van gerookte paling. Met behulp van whole-genome-sequencing (WGS) kon een aantal clusters gedetecteerd worden. Dit heeft mede geleid tot het ophelderen van de bron van deze landelijke uitbraak. Het bleek te gaan om een uitbraak met een temporeel persistente bron waarbij meerdere stammen werden aangetroffen en leidde tot ziektegevallen verspreid over ruim 2,5 jaar.Ook andere clusters met cases gemeld over een periode van meerdere jaren zouden mogelijk te herleiden kunnen zijn tot een persistente, nog niet ontdekte, bron. Deze bevindingen tonen dat continue surveillance van listeriose cruciaal is voor het opsporen van de bron en zo het reduceren van de ziektelast. Daarbij heeft (Whole Genome Sequence) een belangrijke toegevoegde waarde bij het vaststellen van clusters en daarmee het identificeren van een bron.
Listeria monocytogenes is een Gram-positieve bacterie die overal in het milieu voorkomt en daarbij ook onder ongunstige omstandigheden, zoals droogte en lage temperaturen, kan overleven of zelfs groeien. Infectie bij de mens ontstaat voornamelijk via inname van voedsel dat besmet is tijdens het productieproces. Levensmiddelen die regelmatig genoemd worden in relatie tot listeriose zijn zuivel, groenten en fruit, vlees en vis. (1, 2) Het aantal mensen dat listeriose oploopt is niet heel groot, maar de ziektelast is door de ernst van de ziekte hoog. (3, 4) In Nederland bestaat er sinds 2005 een laboratoriumsurveillance voor L. monocytogenes en een aangifteplicht sinds december 2008. Sinds 2017 wordt WGS toegepast als standaard typeringsmethode. Daarnaast worden door de Nederlandse Voedsel en Waren Autoriteit (NVWA) jaarlijks verschillende risicovolle voedingsmiddelen op besmetting met L. monocytogenes onderzocht. In deze rapportage presenteren we de resultaten van 2019 en vergelijken die met elkaar en ten opzichte van voorgaande jaren.
Methode
Volgens de Wet Publieke Gezondheid (Wpg) is listeriose sinds december 2008 meldingsplichtig wanneer L. monocytogenes is geïsoleerd uit feces, bloed of liquor of uit materiaal van een foetus, doodgeboren kind, pasgeboren kind of de moeder. Medisch microbiologische laboratoria dienen elke patiënt met een positieve kweek van L. monocytogenes te melden aan de (Gemeentelijke Gezondheidsdienst). De GGD neemt vervolgens contact op met de patiënt of naasten van de patiënt waarbij een korte vragenlijst wordt afgenomen over medische achtergrond, klinisch beloop en blootstelling aan mogelijke risicofactoren in de 30 dagen voor het begin van de klachten. Deze gegevens worden via de webapplicatie Osiris bij het RIVM geregistreerd.
Daarnaast wordt de laboratoria gevraagd Listeria-isolaten geïsoleerd uit bloed of liquor van patiënten naar het Nederlands Referentielaboratorium voor Bacteriële Meningitis (NRBM) te sturen waar de isolaten gekarakteriseerd worden met serotypering. Er zijn meer dan 14 verschillende serotypes beschreven voor L. monocytogenes. Slechts 4 serotypes, namelijk 1/2a, 1/2b, 1/2c en 4b, zijn verantwoordelijk voor >95% van alle infecties bij mensen. Het (Nederlands Referentielaboratorium voor Bacteri?le Meningitis) stuurt vervolgens de stammen door naar het RIVM waar de isolaten verder geanalyseerd worden met behulp van WGS. WGS-resultaten zijn beschikbaar voor de patiëntisolaten vanaf 2010.
De (Nederlandse Voedsel- en Warenautoriteit) onderzoekt jaarlijks diverse soorten risicovolle voedingsmiddelen op aanwezigheid van L. monocytogenes in het kader van haar toezichtstaak. Hieronder valt ook het brononderzoek naar aanleiding van meldingen van voedselinfecties. De nadruk van het monitoringsonderzoek ligt hierbij op langer houdbare (> 5 dagen), koelverse levensmiddelen die na eventuele verhitting tijdens de productie nog een extra bereidingsstap hebben ondergaan, zoals snijden. Volgens Verordening (EG) nr. 2073/2005 worden kant-en-klare levensmiddelen in 2 categorieën ingedeeld, afhankelijk of L. monocytogenes in het levensmiddel kan groeien of niet. In kant-en-klare levensmiddelen die in de handel zijn gebracht mogen niet meer dan 100 kolonievormende eenheden (kve) L. monocytogenes per gram voorkomen gedurende de gehele houdbaarheidstermijn. Dit geldt ook voor levensmiddelen waarin L. monocytogenes kan groeien na productie en in de handel gebracht zijn. Kant-en-klare zuigelingenvoeding en kant-en-klare voeding voor medisch gebruik mogen in het geheel geen L. monocytogenes bevatten (niet aantoonbaar in 25 gram voedsel).
Het laboratoriumonderzoek wordt uitgevoerd door Wageningen Food Safety Research (WFSR). De genomen monsters worden kwalitatief (detectie in 25 g) en/of kwantitatief (telling met detectielimiet 10 (kolonievormende eenheden)/g) op L. monocytogenes (ISO 11290-1 en -2) onderzocht. Bij een geconstateerde afwijking van de norm brengt de NVWA de verkoper en/of de producent op de hoogte opdat die maatregelen kan nemen. Tevens voert de NVWA in het kader van haar bronopsporingstaak nader typeringsonderzoek uit op de door haar verkregen voedselisolaten. De door de NVWA verkregen voedselisolaten worden net zoals de patiëntisolaten geanalyseerd met WGS om het serotype te bepalen (moleculaire serotypering of genoserotypering). Het verschil tussen klassieke serotypering (door het NRBM) en genoserotypering (door (Wageningen Food Safety Research)) is dat genoserotypering alleen onderscheidt tussen 5 gedefinieerde genoserogroepen; IIa (=1/2a en 3a), IIb (=1/2b, 3b en 7), IIc (=1/2c en 3c), IVa (=4a en 4c) en IVb (=4b, 4d en 4e). (3, 4) Ondanks dit minder onderscheidend vermogen van de genoserotypering geeft deze methode toch voldoende karakterisering. Dit komt doordat de meest voorkomende serotypes 1/2a, 1/2b, 1/2c en 4b elk in een andere genoserogroep vallen en dus van elkaar te onderscheiden zijn. Van alle voedselisolaten zijn de WGS-data vanaf 2015 beschikbaar.
De gecombineerde WGS-data van klinische - en voedselisolaten worden gebruikt voor clusterdetectie met core-genome multi-locus sequence typing (cgMLST). Een cluster wordt hierbij gedefinieerd als 2 of meer (vrijwel) identieke stammen, waarbij het verschil tussen de stammen maximaal 7 allelen is. Met behulp van (single-nucleotide polymorphism)-analyse, waarbij op nucleotide- in plaats van allelniveau vergeleken wordt, konden binnen sommige clusters subclusters geïdentificeerd worden. Er is sprake van een uitbraak als er aanwijzingen zijn dat er een epidemiologische link is tussen patiënten. Clustering met een voedselisolaat geeft daarbij sterke indicaties voor de bron van een uitbraak.
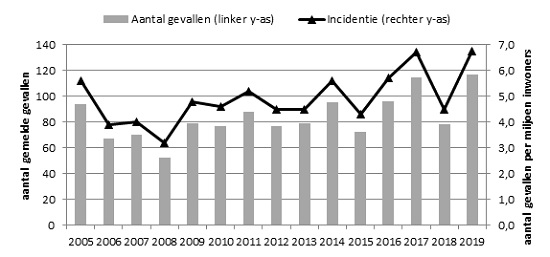
Figuur 1. Aantal gerapporteerde patiënten met een L. monocytogenes-infectie met bijbehorende incidentie, 2005-2019
Resultaten
Aantal gerapporteerde ziektegevallen en klinisch beeld
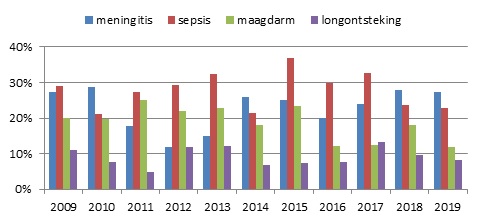
In 2019 werden 117 patiënten met listeriose gerapporteerd. Hiervan werden 110 patiënten via Osiris gemeld (van 96 patiënten is ook een isolaat naar het NRBM gestuurd) en van 7 patiënten is alleen een isolaat ingestuurd. De incidentie van listeriose kwam daarmee op 6,8 patiënten per miljoen inwoners en was evenals in 2017 relatief hoog ten opzichte van de voorgaande jaren (figuur 1). De mediane leeftijd van alle patiënten was 74 jaar (range 32-95 jaar) en 59% van de patiënten was man. Vier patiënten (3%) waren zwanger ten tijde van de Listeria-infectie. Drie baby’s ontwikkelden een sepsis en 1 baby een sepsis en meningitis. Van 109 (volwassen) patiënten van wie het beloop van de infectie bekend was, overleden 15 (14%) met een mediane leeftijd van 82 jaar (range 57-94 jaar). De meest voorkomende ziektebeelden, zoals gemeld ten tijde van de diagnose, waren meningitis, sepsis, maagdarminfectie en longontsteking (figuur 2). Meningitis werd het meest gemeld (30 patiënten), gevolgd door sepsis (25 patiënten), waarbij patiënten ook mengbeelden konden hebben. De zeldzamere ziektebeelden encefalitis en endocarditis werden respectievelijk bij 4 patiënten en 1 patiënt gezien.
Figuur 2. Verdeling van 4 belangrijkste ziektebeelden van listeriose, 2009-2019
Tabel 1. Osirisgegevens over onderliggend lijden en medicijngebruik bij patiënten met een L. monocytogenes-infectie, 2015-2019
| Onderliggende condities en medicijngebruik |
2019 n/N (%) |
2018 n/N (%) |
2017 n/N (%) |
2016 n/N (%) |
2015 n/N (%) |
| Diabetes | 19/106 (18) | 11/71 (15) | 17/111 (15) | 18/88 (20) | 14/68 (21) |
| Leverziekte | 8/106 (8) | 3/71 (4) | 9/111 (8) | 10/88 (11) | 3/68 (4) |
| Nierziekte | 14/106 (13) | 13/71 (18) | 14/111 (13) | 11/88 (13) | 10/68 (15) |
| Hart- en vaatziekten | 33/106 (31) | 19/71 (27) | 30/111 (27) | 21/88 (24) | 16/68 (24) |
| Kanker | 35/106 (33) | 21/71 (30) |
39/111 (35) |
26/88 (30) |
20/68 (29) |
| Immuunstoornis |
10/106(9) |
6/71 (8) |
3/111 (3) |
7/88 (8) |
5/68 (7) |
| Longziekte |
10/106 (9) |
11/71 (15) |
20/111 (18) |
4/88 (5) |
3/68 (4) |
| Maag-darmziekte |
6/106 (6) |
6/71 (8) |
10/111 (9) |
5/88 (6) |
5/68 (7) |
| Translantatie-orgaan |
7/106 (7) |
1/71 (1) |
4/111 (4) |
3/88 (3) |
2/68 (3) |
| Reuma |
8/106 (8) |
3/71 (4) |
7/111 (6) |
6/88 (7) |
6/68 (9) |
| Alcoholmisbruik |
2/106 (2) |
3/71 (4) |
3/111 (3) |
7/88 (8) |
4/68 (6) |
| Andere ziekten |
20/106 (19) |
11/71 (15) |
14/111 (13) |
10/88 (11) |
7/68 (10) |
| Medicijngebruik | |||||
| Immunosuppressiva | 47/97 (48) | 29/63 (46) | 46/99 (46) | 39/82 (48) | 26/58 (45) |
| Maagzuurremmers | 51/83 (61) | 30/56 (54) | 50/87 (57) | 42/71 (59) | 34/47 (72) |
| Geen onderliggende condities | 3/106 (3) | 4/73 (5) | 7/111 (6) | 3/88 (3) | 4/67 (6) |
Gegevens over risicofactoren
Mensen met onderliggende ziekten en/of medicijngebruik hebben een verhoogd risico op listeriose. Drie vrouwen in de leeftijd 82-93 jaar hadden geen onderliggend ziekten en gebruikten geen maagzuurremmers of immunosuppressiva. Maagzuurremmers werden door 61% van de listeriosepatiënten gebruikt en bijna de helft (48%) slikte immunosuppressiva (tabel 1). De 2 meest genoemde onderliggende ziekten in 2019 waren kanker en hart- en vaatziekten bij respectievelijk 33% en 31% van de patiënten. Diabetes (18%) en nierziekten (13%) werden ook relatief vaak gemeld.
Waar vorig jaar vrijwel alle vleesproducten elk door meer dan 20% van de patiënten in de maand voorafgaand aan de diagnose waren gegeten (5), beperkte zich dat in 2019 meer tot bepaalde vleeswaren als worst/worstjes, gekookte/gerookte ham en kipvleeswaren (tabel 2). De meest opvallende stijger in 2019 was de consumptie van gerookte paling dat door 20% van de patiënten werd aangegeven ten opzichte van 5-13% in de voorgaande jaren.
Tabel 2. Osirisgegevens over activiteiten en voedselconsumptie* in de 30 dagen vóór de klachten bij patiënten met een L. monocytogenes-infectie, 2015-2019
|
Risicofactoren |
2019 | 2018 | 2017 | 2016 | 2015 |
|---|---|---|---|---|---|
| Activiteiten | |||||
| Reis buitenland | 8/103 (4) |
3/71 (4) |
5/109 (5) |
1/85 (1) |
2/66 (3) |
| Voedselconsumptie | |||||
| Worst/worstjes |
36/82 (44) |
30/54 (56) |
54/90 (60) |
24/62 (39) |
19/41 (46) |
| Gekookte/gerookte ham |
32/82 (39) |
25/54 (46) |
38/90 (42) |
26/62 (42) |
19/41 (46) |
| Kip/kalkoen vleeswaren |
32/82 (39) |
23/54 (43) |
34/90 (38) |
23/62 (37) |
16/41 (39) |
| Gerookte zalm |
28/83 (34) |
24/55 (44) |
30/92 (33) |
23/62 (37) |
11/44 (25) |
| Gerookte makreel |
21/83 (25) |
12/55 (22) |
24/92 (26) |
12/62 (19) |
6/44 (14) |
| Gerookte paling |
17/90 (20) |
4/55 (7) |
8/92 (9) |
8/62 (13) |
2/44 (5) |
| Haring |
29/83 (35) |
23/55 (42) |
40/92 (43) |
17/62 (27) |
16/44 (36) |
| Kibbeling/lekkerbek |
27/83 (33) |
24/55 (44) |
24/92 (26) |
16/62 (26) |
13/44 (30) |
| Totaal zachte kazen |
33/84 (39) |
30/55 (55) |
35/93 (38) |
34/63 (54) |
17/46 (37) |
* Consumptie van voedsel alleen weergegeven indien door tenminste 20% van de patiënten in 2019 genoemd
Onderzoek levensmiddelen
In 2019 onderzocht WFSR in opdracht van de NVWA circa 3400 (partijen van) levensmiddelen kwantitatief en 2700 monsters kwalitatief op aanwezigheid van L. monocytogenes. Hieruit werden 167 isolaten verkregen. Veruit de meeste isolaten werden verkregen met behulp van de kwalitatieve methode en de overige 6 isolaten met behulp van de kwantitatieve methode.
De herkomst van de isolaten was als volgt: 49 uit visproducten (23 zalm, 15 forel, 7 haring, 2 makreel en 2 garnalen), 58 uit vers pluimveevlees (56 kip, 2 kalkoen), 24 uit rundvlees monsters, 28 uit vleesproducten rauw te consumeren (14 filet américain), 5 uit import pluimvee monsters, 2 uit rauwe melk en 1 uit een exotischvleesmonster.
Serotypering van patiënt- en voedselisolaten
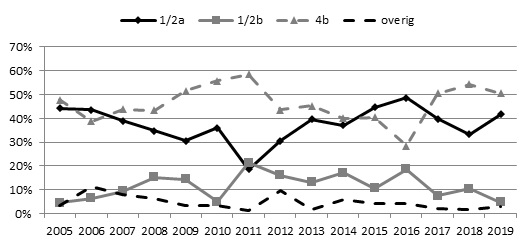
Van 103 patiënten was een isolaat beschikbaar voor sequencing. De meeste isolaten waren afkomstig uit bloed (72%), liquor (14%), en zowel bloed als liquor (11%). De 4 overige isolaten waren afkomstig uit gewrichtsvocht (1), pleuravocht (1) en niet gespecificeerd (2). Van alle 103 patiënten werd het isolaat door het NRBM geserotypeerd. L. monocytogenesserotype 4b werd bij 50% van de patiënten geïsoleerd en was daarmee, evenals in de periode 2007-2014 en 2017-2018, het meest gevonden serotype, gevolgd door 1/2a (42%) en 1/2b (5%) (Figuur 3). Serotype 1/2c werd 3 keer aangetoond.
Genoserotypering van 167 isolaten uit voedsel resulteerde in 86 stammen met type IIa (54%), 42 stammen met type IIc (27%), 12 stammen met type IIb (8%), en 18 stammen met type IVb (11%). Voor 9 isolaten werd het genoserotype niet bepaald of was het niet mogelijk te genotyperen. In de verschillende geteste voedsel categorieën werd iets meer type IIa gevonden in visproducten en pluimveevlees ten opzichte van rundvlees en vleesproducten rauw te consumeren, waarbij type IIa en IIc gelijkelijk waren verdeeld.
Figuur 3. Serotypering van de patiëntisolaten, 2005-2019
Clusteranalyse
Op basis van de WGS-data behoorden in 2019 48 (47%) patiëntisolaten tot een cluster, waarbij een cluster werd gedefinieerd als 2 of meer isolaten van patiënten die minder dan 7 allelen verschillen.
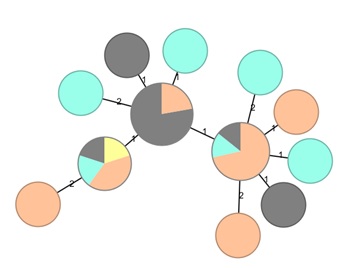
Figuur 4. 'Minimum spanning tree' van oorspronkelijke cluster behorend bij landelijke uitbraak met voedselisolaten (grijs, n=11) en patiëntisolaten uit 2017 (geel, n=1), 2018 (groen, n=6) en 2019 (oranje, n=12). Isolaten in dezelfde cirkel zijn identiek. De getallen bij de lijnen geven het aantal genen verschil tussen isolaten en/of groepen van isolaten.
Landelijke uitbraak
Eind juli 2019 startte een uitbraakonderzoek naar aanleiding van het verder uitgroeien van een cluster dat in 2018 al gedetecteerd was. Het cluster bestond eind 2018 uit isolaten van 7 patiënten uit 2018, 1 patiënt uit 2017 en 1 voedselisolaat uit 2017. In 2019 waren er op dat moment 10 patiënten bijgekomen. De NVWA zette vervolgens onderzoek in naar de herkomst van het voedselisolaat en nam op de betreffende locatie, een vleesverwerkingsbedrijf waar vleeswaren worden gesneden, omgevings- en productmonsters. Hiermee werd een WGS-match gevonden tussen recente voedselisolaten van deze productielocatie en de patiëntisolaten (figuur 4). Na de bevestiging van de match met de recente isolaten, werd besloten geen verder vragenlijstonderzoek onder de patiënten te houden. Redenen hiervoor waren dat veel patiënten te lang geleden ziek waren geweest voor het nog afnemen van een extra vragenlijst, met daarbij de vaak oudere leeftijd en slechte gezondheid van de patiënten. De productie van vleeswaren bij deze producent werd daarop stilgezet en de betreffende producten werden uit de handel gehaald met bijbehorende publiekswaarschuwingen. Uit traceringsonderzoek bleek dat de producten via verscheidene supermarktketens, zorginstellingen en bedrijfskantines aan consumenten waren aangeboden. Daarnaast waren ook vleeswaren geleverd aan groothandels en luchtvaartcatering. Supermarktketens waar de producten verkocht werden, brachten vervolgens een veiligheidswaarschuwing uit en riepen consumenten op om de producten niet te consumeren en te retourneren. Uiteindelijk werd bij 19 patiënten in Nederland en 2 in België deze specifieke Listeria-stam aangetroffen.Bij het vervolgonderzoek werden nog 7 andere stammen aangetroffen hetzij op de productielocatie of in de vleeswaren die daar werden verwerkt. Vier van de stammen konden met WGS worden gerelateerd aan nog eens 16 patiënten en daarmee konden 35 patiënten met een eerste ziektedag tussen 1 januari 2017 en 31 augustus 2019 gerelateerd worden aan dit bedrijf. Van de 35 patiënten werden 21 ziek in 2019. Zes patiënten overleden, allen met een eerste ziektedag in 2019.
Overige patiënt-voedselclusters
In totaal werden nog 10 andere patiënt-voedsel clusters geïdentificeerd met 1 tot 3 patiëntisolaten uit 2019 en in 6 van de 10 clusters ook 1 tot 6 patiëntisolaten uit eerdere jaren. Bij de 5 clusters met 2 of 3 patiënten leidde dit tot contact tussen NVWA en het bedrijf waar de voedselisolaten van afkomstig waren. Bij de 5 clusters met 1 patiënt in 2019 bleek er in 1 geval een link met een in dezelfde periode uit de handel genomen voedselproduct. Bij de overige 4 clusters werd geen verdere actie ondernomen.
Overige clusters van patiënten
In 2019 was er 1 cluster van 2 patiënten uit 2019 en 1 patiënt uit 2017. Daarnaast waren er 8 patiëntisolaten die elk met 1 tot 9 patiëntisolaten uit voorgaande jaren (2010-2018) clusterden. Geen van deze overige patiëntclusters heeft geleid tot verder onderzoek, omdat het per cluster om maximaal 2 patiënten uit 2019 ging.
Discussie
Met behulp van de kiemsurveillance en de meldingsplicht kunnen trends in incidentie, patiëntkenmerken en risicofactoren gevolgd en uitbraken gedetecteerd worden. Het aantal listeriosemeldingen in 2019 (n=117) is vergelijkbaar met 2017 (n=115) en daarmee het hoogst sinds de start van de landelijke surveillance in 2005. Het hoge aantal meldingen werd gedeeltelijk veroorzaakt door een landelijke uitbraak die was veroorzaakt door besmette vleeswaren. De incidentie in 2019 kwam daarmee uit op 6,8 patiënten per miljoen inwoners. Sinds de invoering van de meldingsplicht eind 2008 lag de incidentie van gerapporteerde listeriose tussen 4,3 en 6,7 patiënten per miljoen inwoners. Het aantal en percentage zwangere vrouwen varieerde in deze periode met 3 tot 9 en 3% tot 10% van alle meldingen per jaar. In 2019 was het aandeel van zwangere vrouwen laag met 3% (4 vrouwen), zonder voor zover bekend een fataal ziektebeloop voor de pasgeborenen. Het absolute aantal overleden volwassen patiënten (n=15) was hoog in 2019 ten opzichte van 4-15 overledenen per jaar in de periode 2009-2018, maar door het hogere aantal totale meldingen was dit procentueel gemiddeld (14% versus 4-22%).
Sinds de invoering in 2017 van WGS voor clusterdetectie, met toevoeging van retrospectieve data vanaf 2010, viel bij het vergelijken van de beschikbare isolaten op dat een groot deel van de clusters gekarakteriseerd wordt door (vrijwel) identieke stammen die over meerdere jaren voorkomen. Onderzoek naar aanleiding van een plotseling groei van een dergelijk cluster leidde tot de identificatie van een persisterende bron in een vleesverwerkingsbedrijf. Vervolgens konden er op basis van recent gedetecteerde andere stammen in het betreffende bedrijf nog enkele andere, kleinere, persistente clusters verklaard worden. In totaal konden 35 patiënten waarvan 21 patiënten uit 2019 middels WGS-data aan deze landelijke uitbraak gelinkt worden. Ongeveer een maand na de uitgebreide recall van de vleeswaren zakte het aantal listeriosemeldingen onder het maandelijkse gemiddelde.
Zodra WGS-data van nieuw binnengekomen isolaten beschikbaar zijn, wordt bekeken of er nieuwe clusters zichtbaar zijn. Nieuwe patiënt-voedselclusters worden tussen NVWA, WFSR en RIVM uitgewisseld en er wordt gekeken naar welke acties mogelijk zijn. In alle patiënt-voedselclusters met minimaal 2 patiënten in 2019 heeft de NVWA contact gehad met het bedrijf waar de voedselisolaten vandaan kwamen. Regelmatig had het betreffende bedrijf al intern maatregelen genomen of deed dit alsnog.
In 2019 is een breed palet aan voedselproducten door bedrijven en supermarkten teruggeroepen vanwege (mogelijke) besmetting met de bacterie, naast de vleeswaren, onder andere kant-en-klare vleesproducten, kaas, tapenade, sla en kant-en-klare maaltijden (zie https://www.nvwa.nl/onderwerpen/veiligheidswaarschuwingen). Eén van de teruggeroepen kant-en-klare maaltijden kon achteraf gelinkt worden aan 1 patiënt. De meeste recalls met betrekking tot L.monocytogenes zijn uit voorzorg. Hoewel het hier maar om 1 patiënt gaat, geeft het wel aan dat een recall ziektegevallen kan voorkomen.
Bij mensen met onderliggende ziekten verloopt een infectie met L. monocytogenes vaker invasief en met een grotere kans op een ernstig beloop. (6, 7) De gemelde onderliggende ziekten die de patiënten hebben, waren de afgelopen jaren redelijk stabiel en geven daardoor een goed beeld van de risicogroepen. In 2019 werd vooral consumptie van risicovolle visproducten gemeld, met als meest opvallende gerookte paling, terwijl dit in 2018 meer consumptie van vleesproducten was (5).
Sinds 2013 ontbreekt jaarlijks bij ongeveer 6% (4-6 stammen) van de binnengekomen stammen een Osirismelding, met uitzondering van 2017 (2 stammen; 2%). Ook in 2019 was dit het geval met 7 stammen (6%). In totaal waren voor 78% van de meldingen WGS-data beschikbaar. Clustering van isolaten kan betekenen dat er een, nog onontdekte, epidemiologische link tussen de patiënten bestaat, maar WGS alleen is niet het sluitende bewijs voor een dergelijke epidemiologische link. (8) Het nut van WGS-data is in 2019 duidelijk naar voren gekomen, met name voor het oplossen van de landelijke uitbraak met als consequentie recalls van voedingsmiddelen. De beschikbaarheid van deze WGS-data over meerdere jaren van zowel patiënten als voedingsmiddelen biedt daarnaast de mogelijkheid om een uitgebreidere analyse in de tijd te doen naar de verspreiding van Listeria over een langere periode en het leggen van mogelijke verbanden tussen patiënten en voedsel. In 2020 zal een vergelijking uitgevoerd worden op basis van alle beschikbare gegevens met specifieke aandacht voor de in de tijd persisterende stammen en hun mogelijke bron. Het wegnemen van deze bronnen zou in potentie de ziektelast van listeriose aanzienlijk kunnen verminderen.
Wij bedanken alle GGD’en en medisch microbiologische laboratoria hartelijk voor hun medewerking bij de verzameling van de patiëntengegevens en het insturen van isolaten, alsook alle patiënten voor hun medewerking bij het beantwoorden van de vragen onder vaak moeilijke omstandigheden. Tenslotte bedanken we de personen binnen het RIVM (met name Kim van der Zwaluw) voor hun werk aan de isolatie en typering van Listeria monocytogenes, de onderzoeksondersteuners van WFSR voor het onderzoeken van de monsters en Greetje Castelijn voor de WGS-data-analyse van voedselisolaten.
Auteurs
I.H.M. Friesema (1), S. Kuiling (1), B.A. Wullings (2), M. van der Voort (2), P.H. in ‘t Veld (3), M.J.C. van den Beld (1), N.M. van Sorge (4), W. Freudenburg-de Graaf (4), E. Franz (1) 1. RIVM, Centrum Infectieziektebestrijding2. Wageningen Food Safety Research (WFSR), Microbiological and chemical food analysis3. Nederlandse Voedsel- en Warenautoriteit (NVWA), Divisie Handhaving4. Amsterdam (Universitair Medisch Centrum), Universiteit van Amsterdam, Afdeling Medische Microbiologie en Infectiepreventie en Nederlands Referentielaboratorium voor Bacteriële Meningitis (NRBM)
Correspondentie
Literatuur referenties
- Schlech W.F. Epidemiology and Clinical Manifestations of Listeria monocytogenes Infection. Microbiol Spectr 2019; 7.
- Filipello V., Mughini-Gras L., Gallina S., et al. Attribution of Listeria monocytogenes human infections to food and animal sources in Northern Italy. Food Microbiol 2020; 89: 103433.
- Maertens de Noordhout C., Devleesschauwer B., Angulo F.J., et al. The global burden of listeriosis: a systematic review and meta-analysis. The Lancet Infectious diseases 2014; 14: 1073-82.
- Chlebicz A., Slizewska K. Campylobacteriosis, Salmonellosis, Yersiniosis, and Listeriosis as Zoonotic Foodborne Diseases: A Review. International Journal of Environmental Research and Public Health 2018; 15.
- Friesema I.H.M., Kuiling S., Heck M.E.O.C., et al. Surveillance van Listeria monocytogenes in Nederland in 2018. Infectieziekte Bulletin 2019; 30.
- Ramaswamy V., Cresence V.M., Rejitha J.S., et al. Listeria - Review of epidemiology and pathogenesis. J Microbiol Immunol Infect 2007; 40: 4-13.
- Drevets D.A., Bronze M.S. Listeria monocytogenes : Epidemiology, human disease, and mechanisms of brain invasion. FEMS Immunol Med Microbiol 2008; 53: 151-65.
- Reimer A., Weedmark K., Petkau A., et al. Shared genome analyses of notable listeriosis outbreaks, highlighting the critical importance of epidemiological evidence, input datasets and interpretation criteria. Microb Genom 2019; 5.
Infectieziekten Bulletin 31(3) december 2020
- Gesignaleerd
- Run dirty stay healthy
- Inventarisatie van microbiologische risico’s van speelwater met een checklist
- Q-Koorts PCR op respiratoir materiaal van lage diagnostische waarde voor Q-koortspneumonie
- Waarvoor belt u de LCI? (IB 12/2020)
- Surveillance van Listeria monocytogenes in Nederland, 2019
- Surveillance van Shigatoxineproducerende Escherichia coli in Nederland, 2019 (IB 12/2020)
- Surveillance en monitoring van Salmonella bij de mens, landbouwhuisdieren en in voedsel in Nederland, 2019
- Meldingen van voedselgerelateerde infecties en vergiftigingen in 2018 en 2019
- Over Infectieziekten Bulletin
Reactie toevoegen