Overzicht van bijzondere meldingen, clusters en epidemieën van infectieziekten in binnen- en buitenland tot en met 5 juni 2019.
IB juni 2019
Auteur: S. Mooij
Infectieziekten Bulletin, jaargang 30, nummer 4, juni 2019
Binnenlandse signalen
Toename van het aantal kinkhoestmeldingen in alle leeftijdsgroepen
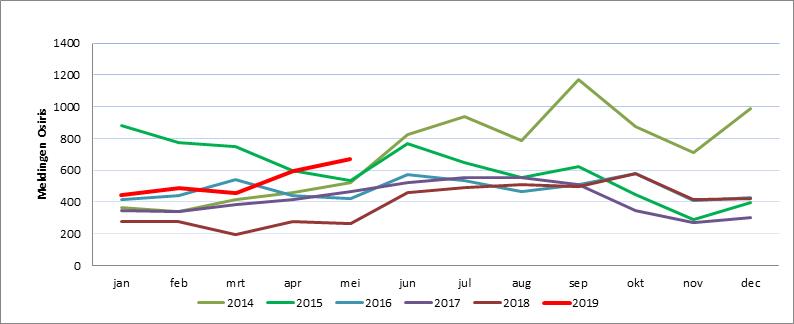
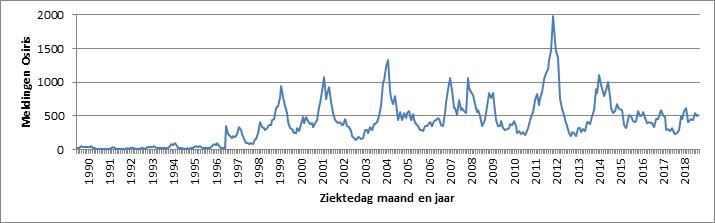
Momenteel is er landelijk een stijging van het aantal kinkhoestmeldingen. In de eerste 4 maanden van 2019 werden er 1.987 kinkhoestpatiënten gemeld, ten opzichte van 1.487 en 1.025 in de eerste 4 maanden van 2017 en 2018 (figuur 1). De stijging past bij het epidemische patroon van Nederland en andere landen die een hoge vaccinatiegraad hebben, en waar elke 3-5 jaar een verheffing van het aantal kinkhoestmeldingen te zien is (figuur 2). De laatste epidemische verheffing in Nederland was in het najaar en winter van 2014/2015. De stijging dit jaar wordt ondersteund door het aantal van 669 meldingen in mei (peildatum 29 mei). Naast de stijging van het aantal kinkhoestmeldingen is er 1 baby die te jong was om al gevaccineerd te kunnen worden, overleden aan kinkhoest. (Bron: RIVM)
Figuur 1. Aantal kinkhoestmeldingen per maand, 2014 - mei 2019 (Bron: Osiris-AIZ)
Figuur 2. Aantal kinkhoestmeldingen per maand op basis van 1e ziektedag, 1990 - maart 2019 (Bron: Osiris-AIZ)
Relatief weinig rotavirusmeldingen eerste helft van 2019
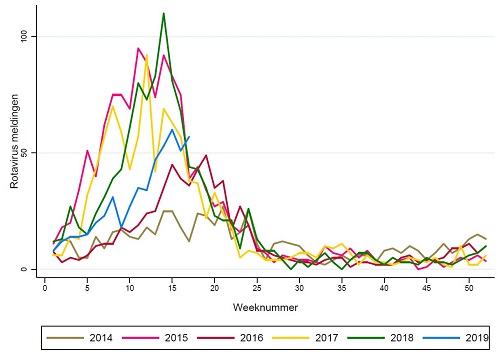
In de Virologische Weekstaten is er dit jaar tot dusver sprake van relatief weinig meldingen van rotavirus. Het aantal is echter wel hoger dan in 2014 en 2016, toen de rotavirusseizoenen ook een afwijkend epidemisch patroon lieten zien, met een lage incidentie en een late piek (in april en mei, in plaats van februari en maart, wat daarvoor gebruikelijk was) (figuur 3).Na de relatief laag-endemische jaren 2014 en 2016 werd de mogelijkheid overwogen dat deze gevolgd zouden worden door een hyper-endemisch seizoen. In de jaren 2015-2017 waren de rotavirusseizoenen echter als gebruikelijk. Ook werd een nieuw, tweejaarlijks patroon verondersteld in de rotavirus- epidemiologie, waarin ‘normale’ jaren afgewisseld worden door jaren met een lage incidentie, maar van dat patroon is vanaf 2018 geen sprake meer. De oorzaken van de relatief laag-endemische jaren zijn niet duidelijk. (Bronnen: RIVM, Verberk et al (2018), Hahné et al (2014).
Figuur 3. Aantal rotavirusmeldingen per week in de Virologische Weekstaten, 2014-2019* (* tot en met week 18) (Bron: Virologische Weekstaten)
Meningokokkenziekte serogroep W in het eerste kwartaal 2019
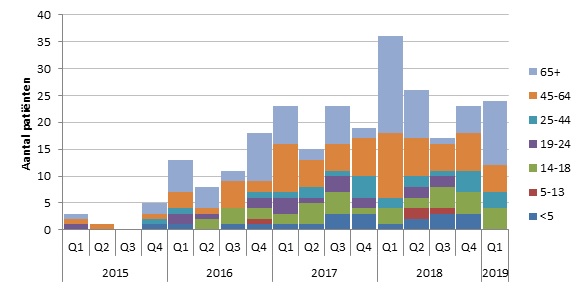
Eerder berichtten we over de stijging van het aantal patiënten met meningokokkenziekte serogroep W (menW) in Nederland en over de daarop volgende vaccinatiecampagne. De huidige cijfers laten zien dat in het eerste kwartaal van 2019 (n=24) minder (meningokokken groep W)-patiënten zijn gemeld dan in het eerste kwartaal van 2018 (n=36) (Figuur 4). Er zijn minder patiënten gemeld in de leeftijdscategorieën 45-64 jaar en 65+ jaar. Het aantal menW-patiënten bij de 14-18 jarigen, de huidige doelgroep voor de (meningokokken groepen ACWY)-vaccinatie, is in het eerste kwartaal van 2019 (n=4) vergelijkbaar met het aantal in het eerste kwartaal van 2018 (n=3). (Bronnen: (Nederlands Referentie Laboratorium voor Bacteriële Meningitis), Osiris, RIVM website).
Figuur 4. Aantal patiënten met meningokokkenziekte serogroep W per kwartaal naar leeftijdsgroep januari 2015 t/m maart 2019
Buitenlandse signalen
Wereldwijde toename van mazelen in 2019
Wereldwijd is het aantal meldingen van patiënten met mazelen in de eerste 3 maanden van 2019 verviervoudigd ten opzichte van dezelfde periode in 2018, volgens voorlopige cijfers van de WHO. In 2019 werden t/m maart door 170 landen 112.163 patiënten gemeld, ten opzichte van 28.124 patiënten door 163 landen in dezelfde periode in 2018. Er is sinds 2 jaar sprake van een stijgende trend wereldwijd. In meerdere landen zijn grote uitbraken gaande, waaronder in de Democratische Republiek Congo, Ethiopië, Georgië, Kazachstan, Kirgizië, Madagaskar, Myanmar, de Filipijnen, Soedan, Thailand, Venezuela en Oekraïne. In de laatste maanden is er ook een piek in het aantal patiënten met mazelen in landen met een hoge vaccinatiegraad, zoals de Verenigde Staten, Israël en Thailand. Daar verspreidt het virus zich snel onder clusters van ongevaccineerde personen. In 2017, het meest recente jaar waarvan schattingen bekend zijn, zijn wereldwijd bijna 110.000 mensen overleden aan mazelen. De wereldwijde mazelenvaccinatiegraad voor de eerste dosis is 85% en voor de tweede dosis 67%. Een 2- dosisvaccinatiegraad van 95% is nodig om uitbraken te voorkomen. In Nederland zijn in 2019 tot 1 mei 20 patiënten gemeld (ten opzichte van 4 en 2 in dezelfde periode in 2018 en 2017); de vaccinatiegraad voor de eerste (bof, mazelen, rodehond) was 92,9% bij kinderen geboren in 2015 (gemeten op 2-jarige leeftijd) en 90,1% bij kinderen geboren in 2007 (gemeten op 10-jarige leeftijd). (bof, mazelen,rodehond)-vaccin is in voldoende mate beschikbaar in Nederland en kan indien nodig snel geleverd worden. (Bronnen: WHO, RIVM)
Epidemiologie van zikavirus wereldwijd
Het European Centre for Disease Prevention and Control ( ECDC) heeft een rapid risk assessment uitgebracht over de transmissie van Zikavirus wereldwijd. Na de piek van de epidemie begin 2016 in Midden-, Zuid-, en Noord-Amerika is er uit deze gebieden (waaronder het Caribisch gebied) sprake van een continue daling van het aantal meldingen van zikavirusinfecties. In Azië heeft retrospectief onderzoek en surveillance aannemelijk gemaakt dat het zikavirus daar wijdverspreid is; voor Afrika is dit veel minder goed bekend. Het risico voor reizigers hangt voornamelijk af van de kans op transmissie via muggen, maar seksuele transmissie is ook mogelijk. In gebieden waar de zikavirusepidemie voorbij is en zikavirus endemisch is, wordt het risico als laag tot matig geschat. De meeste eilanden in het Caribisch gebied, waar de belangrijkste vector (Aedes aegypti) voorkomt, hebben voor het laatst in 2017 epidemische transmissie van zikavirus gemeld. In gebieden waar nu geen transmissie is, kan het virus terugkomen en zich opnieuw verspreiden. Grote uitbraken in de komende jaren zijn echter onwaarschijnlijk vanwege de immuniteit van de bevolking. In delen van het continent Europa komen de muggen Aedes albopictus en Aedes japonicus voor, die volgens laboratoriumstudies ook zikavirus kunnen overdragen, maar veel minder competent zijn dan Aedes aegypti. De kans op transmissie van zikavirus in continentaal Europa via muggen is daarom erg laag. In de zomer en het najaar, als de temperatuur hoger is en er meer muggen zijn en als het virus geïntroduceerd zou worden door een viremische reiziger, is autochtone transmissie in theorie mogelijk, maar de kans is nog steeds laag. De capaciteit om zikavirustransmissie in een vroeg stadium effectief te bestrijden is evenwel goed. Zikavirusinfectie vormt met name een probleem voor zwangere vrouwen. Het risico op congenitaal zikavirussyndroom na zikavirusinfectie in de zwangerschap is ongeveer 6%; het risico is het hoogst na infectie in het eerste en tweede trimester (8% en 5%, respectievelijk), maar is toch nog 4% in het derde trimester. Ter vergelijking: de risico’s van andere zogenaamde TORCH-pathogenen die tijdens de zwangerschap tot aangeboren afwijkingen kunnen leiden, variëren van 1-50%. De nieuwe risicoschattingen zijn, in samenwerking met de (Landelijk Coördinatiecentrum Reizigersadvisering), verwerkt in de reisadviezen en de publiekspagina Zikavirus van het RIVM, en zullen worden verwerkt in de (Landelijke coördinatie infectieziektebestrijding)-richtlijn Zikavirus. (Bron: ECDC RRA)
Eerste ebolapatiënten in Oeganda vanuit de Democratische Republiek Congo
De gezondheidsautoriteiten van Oeganda en de WHO meldden 3 patiënten met ebola in Oeganda. De patiënten komen uit dezelfde familie. Het zijn de eerste patiënten met bevestigde ebola sinds het begin van de uitbraak die gaande is in buurland Democratische Republiek Congo (DRC). De eerste patiënt was een Congolees kind dat in Oeganda woonde nabij de grens met de DRC. Het kind was in de DRC samen met zijn familie, waaronder zijn moeder, die zorgde voor een familielid dat overleed aan ebola. Op 9 juni staken ze via Bwera de grens met Oeganda over, en werd medische hulp gezocht voor het kind vanwege verdenking op ebola. De diagnose werd op 11 juni bevestigd. Het kind werd opgenomen in een ebolabehandelcentrum in Bwera, in het zuidwesten van Oeganda. Daar is hij overleden. De contacten van het kind worden gemonitord. Bij 2 familieleden met klachten is inmiddels ook ebola bevestigd.In voorbereiding op een mogelijke ebolapatiënt waren in Oeganda al bijna 4.700 gezondheidswerkers in 165 klinieken (inclusief de kliniek in Bwera) gevaccineerd. Er worden uitgebreide maatregelen ingezet om verdere transmissie te voorkomen. Sinds het begin van de ebolauitbraak in mei 2018 in DRC, in de provincies Noord-Kivu en Ituri, zijn tot en met 13 juni 2.084 patiënten gemeld (1.990 bevestigd, 94 waarschijnlijk). Hiervan zijn 1.405 patiënten overleden. Het risico op onverwachte introductie van ebola in Europa via reizigers of hulpverleners wordt nog steeds als erg laag ingeschat. Uitgezonden hulpverleners die terugkeren naar Nederland worden gemonitord. (Bronnen: WHO, WHO-int, media, media-2)
Auteur
S. Mooij, Centrum Infectieziektebestrijding, RIVM
Correspondentie
Infectieziekten Bulletin juni 2019
- Gesignaleerd
- Voorspelling Puumala orthohantavirus voor 2019
- Uitbraak door norovirus genogroep I op de camping
- MRSA-dragerschap op een gecombineerde onderwijs/zorg/opvanglocatie /
- Een norovirusuitbraak in een natuurspeeltuin: een One-Health-benadering
- Heropsporingsprojecten van chronische hepatitis B-patiënten langs de lat / IB 06-2019
- Mazelen en media
- Meldingen Wet publieke gezondheid tot en met week 24, 2019
- Meldingen in de virologische weekstaten tot en met week 24, 2019
- Over Infectieziekten Bulletin