Invasieve infectie met Haemophilus-influenzae type b (Hib) werd in 2009 meldingsplichtig, om de effectiviteit van vaccinatie te kunnen monitoren en waardoor de (Gemeentelijke Gezondheidsdienst)’en chemoprofylaxe kunnen adviseren. Het Nederlandse surveillancesysteem voor invasieve (haemophilus influenzae type b)-ziekte bestaat uit een combinatie van registratie van de aantallen Hi(b)-isolaten die door Medisch Microbiologische Laboratoria (MML’s) naar het Nederlands Referentie Laboratorium voor Bacteriële Meningitis (NRLBM) worden gestuurd voor typering en de meldingen die door GGD’en conform de meldingsplicht in Osiris worden gedaan. Wij hebben onderzocht waarom er via het (Nederlands Referentie Laboratorium voor Bacteriële Meningitis) bijna 2 keer meer patiënten met Hib-ziekte gemeld worden dan via Osiris. Het melden aan en door de GGD wordt regelmatig per abuis niet gedaan omdat men nog op een typeringsuitslag gewacht en daarna vergeet te melden. Ook twijfel over de meldingsplicht wanneer Hib niet in liquor, maar wel in andere normaal steriele lichaamsvloeistoffen wordt gevonden, speelt een rol. Wij brengen via deze rapportage de meldingscriteria voor invasieve Hib-ziekte opnieuw onder de aandacht bij GGD’en en (medisch microbiologisch laboratorium)’s.
ib 03-2019
Auteurs: J. van den Boogaard, A. van der Ende, A. Westerhof, W.L.M. Ruijs, H.E. de Melker, M.J. Knol
Infectieziekten Bulletin, jaargang 30, nummer 2, maart 2019
Inleiding
De gramnegatieve, gekapselde bacterie Haemophilus influenzae (Hi) is een natuurlijke bewoner van de keel-neusholte van gezonde mensen. Via infectie van de bovenste luchtwegen kan de bacterie echter invasieve ziekte veroorzaken, zich manifesterend als meningitis, epiglottitis, pneumonie of septische artritis. Men onderscheidt 6 serotypen Hi-bacteriën (a tot en met f) en een niet-typeerbaar type. Tot de invoering van vaccinatie tegen (haemophilus influenzae type b) in 1993, kwam serotype b het meeste voor. Dit serotype veroorzaakte de grootste ziektelast, met name onder kinderen. De diagnose wordt gesteld op basis van het aantonen van de bacterie uit (normaal steriele) lichaamsvloeistof. Voor typering worden Hi-isolaten door de (medisch microbiologisch laboratorium)’s naar (Nederlands Referentie Laboratorium voor Bacteriële Meningitis) gestuurd. (1) Tot 2009 werd het vóórkomen van invasieve Hib-ziekten gemonitord door registratie van de aantallen Hib-isolaten die het NRLBM ontving. Via dit surveillancesysteem kwamen de meeste gevallen van invasieve Hib-ziekte weliswaar aan het licht,(2) maar ontbraken gegevens over klinische manifestaties, vaccinatiestatus en sterfte.Om de effectiviteit van vaccinatie beter te kunnen monitoren en (bijkomstig) de informatie in het landelijke surveillancesysteem voor Hib te optimaliseren, werd in 2009 een wettelijke meldingsplicht ingevoerd voor invasieve Hib-ziekte voor artsen en MML’s aan (Gemeentelijke Gezondheidsdienst)’en (net als voor de andere ziekten waartegen met vaccins uit het Rijksvaccinatieprogramma (RVP) wordt gevaccineerd).(3) GGD’en kregen door de meldingsplicht bovendien de verantwoordelijkheid over het adviseren van chemoprofylaxe om secundaire besmettingen te voorkomen.
Een patiënt met invasieve Hib-ziekte moet binnen 1 werkdag door artsen en MML’s worden gemeld aan de GGD indien er sprake is van:
- Een persoon met een klinisch beeld passend bij invasieve Hib-ziekte, dat wil zeggen, een persoon die ten minste 1 van de volgende verschijnselen heeft: meningitis, epiglottitis, bacteriemie zonder focus of sepsis, artritis, pneumonie, osteomyelitis, pericarditis of cellulitis en
- Hib aangetoond in materiaal afkomstig uit een normaal steriele plaats.(1)
GGD’en nemen vervolgens contact op met de indexpatiënt, doen contactonderzoek, adviseren over chemoprofylaxe en melden patiënten via het digitale registratiesysteem Osiris aan het Rijksinstituut voor Volksgezondheid en Milieu (RIVM). In de praktijk melden MML’s een invasieve Hi-infectie vaak al aan de GGD voordat het type bekend is, zodat de GGD het contactonderzoek in gang kan zetten in afwachting van de typeringsuitslag. Die wordt in de regel binnen enkele dagen door het NRLBM aan het inzendende MML, en op verzoek ook aan de GGD, teruggekoppeld.
Het Hib-surveillancesysteem in Nederland bestaat sinds de invoering van de meldingsplicht uit de combinatie van laboratoriumsurveillance door het NRLBM en epidemiologische surveillance door melding van invasieve Hib-ziekte door GGD’en in Osiris. Door het RIVM worden de 2 systemen aan elkaar gekoppeld. Om te bepalen in hoeverre de meldingsplicht voor Hib het surveillancesysteem daadwerkelijk heeft aangevuld, hebben wij de 2 databestanden (NRLBM en Osiris) vergeleken en naar oorzaken voor verschillen gezocht. De resultaten hebben geleid tot enkele aanbevelingen om het surveillancesysteem voor invasieve Hib-ziekte in Nederland te verbeteren.
Methode
Uit de NRLBM- en Osirisbestanden werden alle geregistreerde patiënten met invasieve Hib-ziekte die tussen 1 januari 2009 en 31 december 2017, geselecteerd. De 2 bestanden werden volgens de reguliere procedures gematcht op grond van geboortejaar, woongemeente van de patiënt en (geschatte) datum van start van de klachten. Na deze matching volgde nog een extra ronde om met uitgebreidere zoektermen en hulp van laboranten van het NRLBM te proberen om de meldingen die niet gematcht waren alsnog te koppelen. Dat lukte in nog 7 gevallen.In het gematchte bestand werd een onderscheid gemaakt tussen patiënten die alleen door de GGD’en waren gemeld, patiënten die alleen in het NRLBM-bestand voorkwamen en patiënten die door beide systemen waren gemeld. De patiënten in deze 3 subsets werden vergeleken in tijd, plaats en persoon. De beschrijvende analyse werd verricht in Stata/SE 14.2. Vijf GGD’en en MML’s in hun regio hadden opvallende verschillen tussen de aantallen meldingen in de verschillende subsets. Hen werd gevraagd naar een verklaring hiervoor. Tot slot zijn de bevindingen aan de verantwoordelijken van het NRLBM en RIVM voorgelegd en is met hen gezocht naar mogelijke verklaringen voor de verschillen en manieren om de Hib-surveillance te verbeteren.
Resultaten
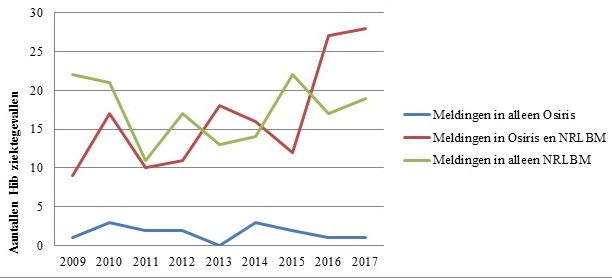
Figuur 1 geeft schematisch weer hoe het onderzoeksbestand was opgebouwd. In totaal werden 355 patiënten met invasieve Hib-ziekte gemeld door GGD’en en/of het NRLBM, waarvan 36 (10%) onterecht in Osiris geregistreerd werden, omdat het non-type b Hi-infecties bleken. Van de overige 319 patiënten werden er 156 (49%) alleen in het NRLBM-bestand geregistreerd, 15 (5%) alleen in Osiris, en 148 (46%) in beide. Anders gezegd, 304 van de 319 meldingen (95%) waren terug te vinden in het NRLBM-bestand en 163 (51%) in Osiris. Figuur 2 toont het verloop over de jaren van de meldingen in NRLM, Osiris of in beide databestanden. Het absolute aantal meldingen dat per jaar door alleen GGD’en werd gedaan, ligt de laatste jaren onder de 5. Het absolute aantal meldingen door NRLBM of door NRLBM én GGD’en schommelt tussen de 10 en 30 per jaar. Het aantal meldingen dat in beide systemen staat, neemt sinds 2015 toe.
Figuur 1. Onderverdeling van invasieve Hib-cases gemeld door GGD, NRLBM of beide tussen 1 januari 2009 en 31 december 2017
Figuur 2. Aantal patiënten met Hib-ziekte per subset over de tijd
Patiënten alleen geregistreerd in Osiris (n=15)
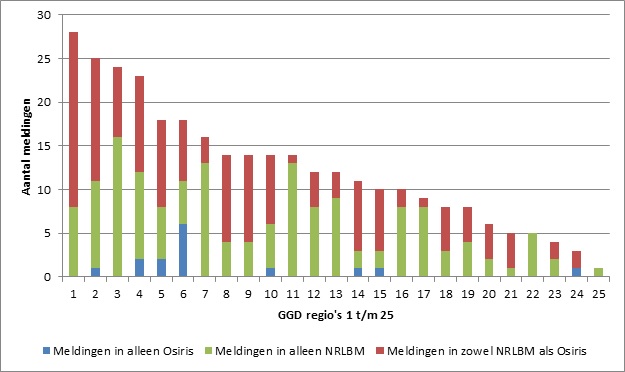
Zesendertig meldingen in Osiris konden worden gekoppeld aan een non-b-type Hi in het originele NRLBM-bestand (Figuur 1). Deze meldingen zijn dus ten onrechte door de GGD’en gedaan. Dit gebeurde in de eerste jaren nadat de meldingsplicht was ingegaan, met een frequentie van 5 tot 9 keer per jaar, maar is sinds 2014 nog maar 2 keer voorgekomen (in 2015 en 2016). Dit komt mogelijk door een actiever controlebeleid van het RIVM. Uit navraag bij een van de GGD’en waar dit onterecht melden het vaakst (n=6) voorkwam, bleek dat in deze gevallen Osirismeldingen al door de GGD afgerond waren voordat de typeringsuitslag bekend was. Van 15 Osirismeldingen werden de isolaten niet door het NRLBM ontvangen. Deze meldingen werden door 8 van 25 GGD’en met een frequentie van 1 tot 6 keer per jaar gedaan (figuur 3). Eén GGD meldde 6 van deze 15 patiënten. Volgens het betrokken MML waren 3 van de 6 bijbehorende Hi-isolaten wel naar het NRLBM gestuurd en zouden zij getypeerd zijn als non-b. De typeringsuitslag was echter niet bij de GGD bekend en wij hebben deze 3 ook niet kunnen matchen in het originele NRLBM-bestand. De andere 3 waren niet naar het NRLBM gestuurd maar wel aan de GGD gemeld, omdat men bij het MML in de veronderstelling was dat isolaten uit bloedkweken niet doorgestuurd hoefden te worden voor typering. Geen van de Hi-isolaten behorend bij deze 15 Osirismeldingen, was gekweekt uit liquor, aldus de informatie uit Osiris; 11 waren gekweekt uit bloed, 1 uit gewrichtspunctaat, en van 3 was dit onbekend. Omdat er van geen van deze 15 meldingen een microbiologische bevestiging van het type beschikbaar was, vallen ze feitelijk niet onder de meldingsplicht.
Figuur 3. Aantallen meldingen in alleen Osiris, alleen NRLBM-bestand en in beide, per GGD regio (genummerd 1 t/m 25) van 2009 t/m 2017
Patiënten alleen geregistreerd in NRLBM-bestand en patiënten geregistreerd in zowel NRLBM-bestand als in Osiris
Van de 319 patiënten kwamen er 156 (49%) alleen in het NRLBM-bestand voor en 148 (46%) in zowel het NRLBM-bestand als Osiris, zie figuur 1. Drie (2%) van de patiënten die alleen in het NRLBM-bestand voorkwamen, konden aan een Osirismelding worden gekoppeld die door de betreffende GGD weer was gewist, omdat de diagnose volgens de GGD onvoldoende bewezen was (aldus de verklaring van de GGD in Osiris).In tabel 1 staan de belangrijkste kenmerken van de meldingen die alleen in het NRLBM-bestand stonden, in vergelijking met de meldingen in zowel Osiris als het NRLBM-bestand. Van de patiënten die alleen in het NRLBM-bestand voorkwamen, was 21% jonger dan 5 jaar; dat gold voor 46% van de patiënten in zowel het NRLBM-bestand als Osiris (p<0,001). Hib-isolaten die niet waren gemeld in Osiris gedaan was, werden significant vaker uit bloed gekweekt dan isolaten die in beide systemen waren gemeld (88% en 69%, respectievelijk). En isolaten die gemeld waren in beide systemen werden vaker in liquor aangetroffen (3% en 10%, respectievelijk). Met andere woorden, vanuit de GGD’en kwamen naar verhouding veel meldingen van invasieve Hib-ziekte in kinderen, zich uitend als meningitis. Er was geen significant verschil in geslacht tussen patiënten in alleen het NRLBM-bestand of in beide.De verhouding tussen de meldingen in het NRLBM-bestand en Osiris verschilt significant per GGD-regio (figuur 3). Twee GGD’en meldden geen Hib in Osiris, terwijl er wel Hib-isolaten door de MML’s in de betreffende regio’s naar het NRLBM waren gestuurd. Vanuit 9 GGD regio’s stonden meer meldingen alleen in het NRLBM-bestand dan in zowel NRLBM als Osiris. Van 15 van 69 MML’s die Hib-isolaten naar het NRLBM stuurden, waren geen bijbehorende meldingen in Osiris bekend. Daarnaast waren er 4 MML’s waarvan tenminste 80% van de meldingen alleen bij het NRLBM bekend waren (≥8 meldingen per MML). Drie van deze 4 MML’s zijn via de GGD’en benaderd met het verzoek om na te gaan waarom geen melding aan de GGD was gedaan. Eén GGD meldde dat de afspraak met het MML was dat een geval van Hi-ziekte pas aan de GGD wordt doorgegeven als bekend is dat het om een type b gaat (dus na typering door het NRLBM). Vaak wordt het melden aan de GGD dan vergeten. Bij de andere MML’s was er onduidelijkheid over de noodzaak te melden bij de GGD wanneer het om een andere vorm van invasieve infectie gaat dan meningitis, zoals sepsis. Ook was melden aan de GGD in sommige gevallen vergeten door het MML of waren er technische problemen met het systeem van geautomatiseerd melden.
Tabel 1. Kenmerken van meldingen in alleen NRLBM-bestand en meldingen in zowel NRLBM-bestand als in Osiris
|
|
Meldingen in alleen NRLBM bestand |
Meldingen in zowel NRLBM als Osiris |
|
|
|---|---|---|---|---|
|
Aantal |
156 |
148 |
|
|
|
Leeftijd in jaar (mediaan (range)) |
56 (0-99) |
7 (0-86) |
p<0,001 |
|
|
Percentage < 5 jaar (n) |
21% (n=32) |
46% (n=68) |
p<0,001 |
|
|
Geslacht (% man (n)) |
52% (n=81) |
49% (n=72) |
p=0,57 |
|
|
Materiaal waaruit Hib isolaat afkomstig was (% (n)): |
||||
|
|
Bloed |
88% (n=137) |
69% (n=98) |
p<0,001 |
|
|
Liquor |
3% (n=4) |
10% (n=15) |
|
|
|
Bloed en liquor |
8% (n=12) |
20% (n=29) |
|
|
|
Gewrichtspunctaat |
1% (n=2) |
1% (n=1) |
|
|
|
Punctaat elders |
1% (n=1) |
0% (n=0) |
|
|
|
Onbekend |
0% (n=0) |
3% (n=5) |
|
In welke mate was Osiris aanvullend op NRLBM-data?
Van alle Hib-patiënten (n=304) bevestigd door het NRLBM, werd 47% (n=148) in Osiris gemeld. Dat gold voor 68% van de patiënten jonger dan 5 jaar (68 van de 100; p<0,001) en voor 73% van de patiënten met een meningitisbeeld (44 van de 60; p<0,001).Van 147 van de 148 die ook in Osiris waren gemeld (99%), was informatie beschikbaar over het ziektebeeld en van 145 (98%) over mortaliteit. Van alle 156 meldingen die alleen in het NRLBM-bestand stonden, waren deze gegevens niet bekend.Van de 156 NRLBM-meldingen hadden er 40 een geboortejaar van 1993 of later (zij hadden dus vanuit het Rijksvaccinatieprogramma gevaccineerd kunnen worden). Hiervan werd in 95% (n=38) van de ziektegevallen de vaccinatiestatus achteraf door het RIVM opgevraagd. Van alle patiënten die waren gemeld in Osiris, was de vaccinatiestaat bekend.
Discussie en conclusie
Ondanks de meldingsplicht is nog altijd meer dan de helft van de patiënten met invasieve Hib-ziekte niet bekend bij de GGD’en. De meldplicht in 2009 heeft dan ook niet geleid tot compleetheid van surveillancedata met betrekking tot ziektebeeld en mortaliteit. Kinderen < 5 jaar met Hib-ziekte en patiënten met meningitis als klinische presentatie waren wel beter vertegenwoordigd in Osiris (68% en 73% respectievelijk). Het feit dat in 2016 en 2017 een toename van Hib-ziekte bij kinderen < 5 jaar werd gezien, verklaart mogelijk mede waarom het aantal meldingen in beide surveillancesystemen de afgelopen jaren steeg. Of met de huidige 2 surveillancesystemen alle patiënten met invasieve Hib-ziekte in Nederland in beeld zijn, valt op basis van de aanwezige gegevens overigens niet met zekerheid te zeggen.
De richtlijn van de Landelijke Coördinatie Infectieziektebestrijding (LCI) over Hib-ziekte geeft aan dat chemoprofylaxe ter voorkóming van secundaire gevallen geadviseerd wordt aan alle huisgenoten van de indexpatiënt, indien er in het gezin kinderen <4 jaar zijn die niet of onvolledig gevaccineerd zijn, of indien er in het gezin een immuno-incompetent kind is.(1) De GGD speelt in de praktijk vaak een rol bij het adviseren over chemoprofylaxe. Naar alle verwachting zijn er onder de patiënten die alleen terug te vinden waren in het NRLBM-bestand en niet bij de GGD bekend waren, patiënten van wie gezinscontacten ten onrechte geen chemoprofylaxe hebben ontvangen. De bewijslast voor de effectiviteit van chemoprofylaxe voor het voorkómen van secundaire Hib-ziekte is beperkt (1) en er zijn in Nederland geen secundaire besmettingen gemeld. Toch zou het al dan niet voorschrijven van chemoprofylaxe niet moeten afhangen van of MML’s denken aan het melden aan de GGD.
Van de meldingen die alleen uit het NRLBM-bestand bekend zijn, ontbreken relevante surveillancegegevens over klinische manifestaties, sterfte aan invasieve Hib-ziekte en vaccinatiestatus. Dit beperkt de huidige surveillance van (de ziektelast van) invasieve Hib-ziekte in Nederland en het monitoren van de vaccineffectiviteit. Het betekent ook dat we geen volledige gegevens kunnen aanleveren aan bijvoorbeeld internationale surveillancesystemen.
Voor adequate advisering over chemoprofylaxe door GGD’en én voor een verbetering van de volledigheid van het Nederlandse Hib-surveillancesysteem, brengen wij bij deze de meldingscriteria voor invasieve Hib-ziekte opnieuw onder de aandacht van MML’s en GGD’en. Wij bevelen aan dat GGD’en bij de MML’s in hun regio nagaan in hoeverre de meldingscriteria voor invasieve Hib bekend zijn en deze zo nodig nog eens bespreken. Het is belangrijk dat er afspraken zijn tussen MML’s en GGD’en over het moment van melden aan de GGD (voor of nadat de typeringsuitslag bekend is). Bij een melding van Hi waarvan de typering nog instaat, moet duidelijk zijn hoe de typeringsuitslag tijdig bij de GGD terecht komt. GGD’en kunnen hiervoor rechtstreeks met het NRLBM contact opnemen, bij voorkeur per zorgmail. Het NRLBM is bezig met het opstellen van een werkinstructie opgesteld. Typeringen voor Hi worden dagelijks ingezet door het NRLBM en de uitslag is binnen 1 tot 2 werkdagen bekend. Verder zal het NRLBM in het vervolg de MML’s bij het terugkoppelen van de typeringsuitslag herinneren aan de meldingsplicht. Tot slot zal meer real-time matching van de gegevens van de NRLBM en Osiris door het RIVM de kans op foutieve meldingen in Osiris (zoals non-b type Hi-meldingen) doen afnemen. Hiermee is in 2015 gestart..
De auteurs danken Ilse Schuurman, Wendy Keijzers, Monique Feller en Agaath Arends voor hun technische assistentie vanuit het Nederlands Referentielaboratorium voor Bacteriële Meningitis.
Auteurs
J. van den Boogaard 1,2, A. van der Ende 3, A. Westerhof 1, W.L.M. Ruijs 1, H.E. de Melker 1, M.J. Knol 1
- Centrum voor Infectieziektebestrijding, RIVM, Bilthoven
- European Programme for Intervention Epidemiology Training (EPIET), European Centre for Disease Prevention and Control (ECDC), Stockholm, Zweden
- Afdeling Medische Microbiologie en Nederlandse Referentie Laboratorium voor Bacteriële Meningitis (NRLBM), Amsterdam (Universitair Medisch Centrum)
Correspondentie
- RIVM. (Landelijke coördinatie infectieziektebestrijding)-richtlijn HaemopHilus influenza type b infectie. Last updated May 2016. Available from: https://lci.rivm.nl/richtlijnen/haemopHilus-influenzae-type-b-infectie (date last accessed 9-3-2018).
- Spanjaard L, Bol P, Ekker W, Zanen HC. The incidence of bacterial meningitis in the Netherlands – a comparison of three registration systems, 1977-1982. J Infect 1985; 11(3): 259-268.
- Van Vliet JA, Haringhuizen GB, Timen A, Bijkerk P. Veranderingen in de meldingsplicht voor infectieziekten door de Wet Publieke Gezondheid. Ned Tijdschr Geneeskd 2009; 153: B79.INDD.
Infectieziekten Bulletin maart 2019
- Gesignaleerd
- Een patiënt met rabiës in public health perspectief
- Voldoen medisch microbiologische laboratoria en de GGD aan de landelijke meldingsplicht voor invasieve Hib-ziekte?
- Moedermelk, donormelk en infectieziekterisico
- Evaluatie van de virologische weekstaten
- Meldingen Wet publieke gezondheid tot en met week 8, 2019
- Meldingen in de virologische weekstaten tot en met week 8, 2019
- Over Infectieziekten Bulletin