BIJLAGE 2A: Een uitgewerkt voorbeeld voor (Postoperatieve wondinfecties)
1 Inleiding
Als voorbeeld nemen we het fictieve ziekenhuis Medisch Centrum Oost (MC Oost), dat twee locaties heeft. Dit ziekenhuis doet mee met de module POWI en daarnaast sinds kort ook met de prevalentiestudie. De adviseur infectiepreventie Arjan van Zetten coördineert de POWI.
2 Surveillancemethoden
De resultaten van de prevalentiestudie zijn net binnen en de kwaliteitsmanager is benieuwd of er effect te zien is van een interventie gericht op het terugbrengen van het infectierisico op de OK die drie maanden geleden is ingevoerd. Hoe zijn de cijfers vergeleken met het POWI-percentage van vorig jaar?
Arjan van Zetten legt uit dat hij de prevalentiegegevens niet kan vergelijken met de incidentiegegevens. Bij de prevalentiestudie wordt het totale aantal patiënten als noemer gebruikt omdat ook de patiënten die i.v.m. een ziekenhuisinfectie worden héropgenomen mee worden genomen. Ook als Arjan zelf het percentage POWI ontstaan tijdens de huidige opname berekent, o.b.v. het aantal geopereerde patiënten, is een eventueel verschil nog deels toe te schrijven aan het gebruik van verschillende uitkomstmaten. Daarnaast zijn bij het percentage POWI in de prevalentiestudie de infecties die optreden na ontslag niet meegenomen. Vergelijking van de incidentiecijfers met de prevalentiecijfers is daarom niet zinvol.
3 Het beoordelen van infectiecijfers
3.1 Betrouwbaarheidsinterval van een infectiecijfer
Arjan bekijkt de POWI-resultaten van het afgelopen jaar van locatie A. Een deel daarvan is nog niet ingevoerd in (information system) dus hij berekent het POWI-percentage zelf en ook het 95% betrouwbaarheidsinterval (95% BI) rond dit cijfer.
In die periode ondergingen 210 patiënten een laparoscopische cholecystectomie en werden opgenomen in de registratie. In totaal werd 6 maal een POWI geconstateerd.
Het percentage patiënten met een POWI is:
6 infecties bij 210 patiënten = 2,9% (95% BI 1,3 – 6,1%
3.2 Toetsen van een verschil tussen infectiecijfers
De laparoscopische cholecystectomieën worden in beide locaties van het (medisch centrum) Oost uitgevoerd. De Raad van bestuur wil graag weten of het POWI-percentage bij deze ingreep tussen de twee lokaties van MC Oost verschilt. Arjan bekijkt de twee percentages en toetst de verschillen:
Locatie A: 6 infecties bij 210 patiënten = 2,9% (95% BI 1,3 – 6,1%)
Locatie B: 1 infecties / 102 patiënten = 1,0% (95% BI 0,2 – 5,3%)
Het verschil tussen de twee locaties is: 2,9 – 1,0 = 1,9% (95% BI -1,1 – 4,8%)
Éen manier om te beoordelen of een verschil significant is, is het bekijken of de betrouwbaarheidsintervallen van de twee cijfers elkaar overlappen. Maar dit is een te conservatieve methode. Het is beter om het betrouwbaarheidsinterval rond het verschil zelf uit te rekenen. Dit verschil in POWI-percentage tussen de twee lokaties is niet significant want 0 (geen verschil) zit in het betrouwbaarheidsinterval. Arjan is desondanks wel van plan om de procedures van beide locaties met elkaar te vergelijken. Het is mogelijk dat er wel sprake is van een verschil maar dat de aantallen patiënten nog te klein zijn om dit met redelijke zekerheid te kunnen concluderen. Het betrouwbaarheidsinterval is tamelijk scheef verdeeld om de 0 wat in de richting van statistische significantie wijst.
4 Vergelijkbaarheid van infectiecijfers
4.1 Infectie-incidentiedichtheden uitsplitsen naar risicofactor
Als infectiecijfers met elkaar vergeleken worden, is het zinnig om na te gaan of er een verandering is opgetreden in de verdeling van de populatie over belangrijke risicofactoren. Bijvoorbeeld dat er in een bepaalde periode relatief meer patiënten met een hogere ASA-klasse en daardoor hogere (National Nosocomial Infection Surveillance)-score zijn geopereerd. Als dit het geval is, dan moeten de infectiecijfers per stratum (dus bijvoorbeeld voor ASAscore < 3 of ≥ 3 of NNIS-score < 2 en ≥ 2 apart) met elkaar vergeleken worden of de verwachte percentages berekend en met elkaar vergeleken worden.
Om beter te weten te komen welke cholecystectomiepatiënten in locatie A nu vooral een POWI ontwikkelden, besluit de adviseur infectiepreventie om risicostratificatie toe te passen voor de ASA-score.
ASA-score 1&2: 188 patiënten, met 4 infecties
ASA-score 3 (4&5 kwamen niet voor): 22 patiënten, met 2 infecties
De POWI-percentages, naar ASA-score waren dus:
ASA-score 1&2 4 / 188 = 2,1% (95% BI 0,8 -5,3)
ASA-score 3 2 / 22 = 9,1% (95% BI 2,5 – 27,8)
Arjan concludeert dat cholecystectomiepatiënten met een hogere ASA, zoals verwacht, een hoger risico op POWI lijken te hebben dan patiënten met een lage ASA-score. Hij verwacht niet dat het verschil significant is, gezien het grote betrouwbaarheidsinterval voor de kleine groep patiënten met ASA-score 3, maar controleert nog wel het betrouwbaarheidsinterval van het verschil (niet getoond).
4.2 Vergelijking met eerdere periodes van (incidentie-)surveillance
Arjan wil weten of er met het uitvoeren van de POWIsurveillance een verandering is opgetreden in het infectierisico in de loop van de tijd. Hij wil daarom de gegevens uit het laatste jaar (2013) vergelijken met historische gegevens uit zijn ziekenhuis, te weten uit de periode 2011 en 2012. Hij heeft al geconstateerd dat de verdeling van de populatie over belangrijke risicofactoren in deze periode niet gewijzigd is.
In 2013 was de POWI-incidentie:
6 infecties bij 210 patiënten = 2,9% (95% BI 1,3 – 6,1%)
In de periode 2011 en 2012 was de POWI-incidentie:
16 infecties bij 438 patiënten = 3,7% (95% BI 2,3 – 5,9%)
Het verschil tussen de incidentiedichtheden voor de twee periodes is:
3,7% – 2,5% = 0,8% (95% BI -3,7 – 2,1%)
Arjan ziet dat het werkelijke verschil met 95% zekerheid tussen de -3,7 en de 2,1% ligt. Aangezien het 95% betrouwbaarheidsinterval de waarde 0 bevat, kan hij niet concluderen dat er werkelijk (met 95% zekerheid) een verschil bestaat tussen de twee POWI-percentages. Toch concludeert Arjan dat de inspanningen om het POWI-risico terug te brengen resultaten lijken op te leveren en hij kijkt uit naar de toekomstige surveillanceresultaten die dit beeld hopelijk bevestigen.
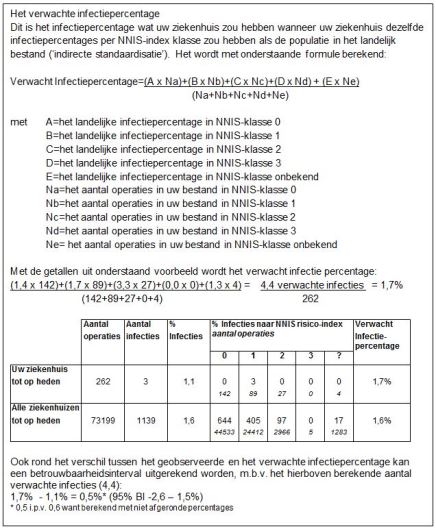
4.3 Verwachte infectiecijfers berekenen en vergelijken met de geobserveerde infectiecijfers
De verdeling van patiënten in uw eigen ziekenhuis wat betreft een risicofactor voor POWI kan anders zijn dan in het landelijke bestand. Een rechtstreekse vergelijking van het geobserveerde infectiecijfer met het landelijke gemiddelde is daarom mogelijk misleidend. Immers, het geobserveerde infectiepercentage kan hoger zijn dan het landelijk gemiddelde, omdat uw ziekenhuis de infectiepreventie niet zo goed op orde heeft, maar ook omdat relatief veel van de patiënten in uw ziekenhuis een intrinsiek hoger risico op een ziekenhuisinfectie hebben, (bijvoorbeeld) door comorbiditeit. (Klik op de afbeelding voor een grotere weergave.)
Om een indruk te krijgen van de infectie-incidentie die verwacht wordt als het risico op POWI in de verschillende strata van de risicofactor hetzelfde is als in het landelijk bestand, kan het verwachte infectiecijfer geschat worden. Hieronder wordt toegelicht hoe het verwachte infectiepercentage berekend wordt.
Arjan bekijkt de terugrapportage over de module POWI bij het plaatsen van een heupprothese over 2013 (zie boven). Het geobserveerde POWI-percentage was 1,1%. Het verwachte infectiepercentage was 1,7%. Het geobserveerde infectiepercentage van MC Oost, is dus lager dan wat verwacht zou worden op basis van de opbouw van de patiëntenpopulatie (verwacht percentage = 1,7%). Ook hier kan voor het verschil een betrouwbaarheidsinterval berekend worden (zie kader). In het algemeen kan gesteld worden dat een verwacht infectiepercentage dat hoger is dan het geobserveerde infectiepercentage betekent dat in het bewuste ziekenhuis het risico op een infectie lager is dan gemiddeld: het ziekenhuis ‘doet’ het dus relatief goed. Andersom geldt natuurlijk dat een verwacht infectiepercentage dat lager uitvalt dan het geobserveerde infectiecijfer betekent dat er in het bewuste ziekenhuis méér infecties optreden dan je op grond van hun patiëntenpopulatie zou verwachten.